中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
胎儿纵隔巨大毛细血管瘤一例
本文引用格式:唐冬梅, 文曦琳, 杨泽萱, 等. 胎儿纵隔巨大毛细血管瘤一例[J] . 中华围产医学杂志, 2021, 24(8) : 627-630. DOI:10.3760/cma.j.cn113903-20200830-00889
唐冬梅1 文曦琳2 杨泽萱3 胡志敏4 杨正兵5 罗丹1 魏素梅1
1电子科技大学医学院附属妇女儿童医院,成都市妇女儿童中心医院重症产科 610091;2电子科技大学医学院附属妇女儿童医院,成都市妇女儿童中心医院放射科 610091;3电子科技大学医学院附属妇女儿童医院,成都市妇女儿童中心医院超声科 610091;4电子科技大学医学院附属妇女儿童医院,成都市妇女儿童中心医院病理科 610091;5电子科技大学医学院附属妇女儿童医院,成都市妇女儿童中心医院儿外一科 610091
通信作者:罗丹,Email:xiaodanluo66@163.com,电话:028-61866462
【摘要】
本文报道1例晚孕期发现胎儿胸腔积液及胸腔巨大占位的纵隔毛细血管瘤病例。孕妇因“停经36周+3,发现胎儿胸部占位11 d”就诊于成都市妇女儿童中心医院,常规彩超及MRI检查均提示胎儿右侧胸腔积液,胸腔巨大占位。孕36周+5阴道分娩一活男婴,出生后CT、血管造影及三维重建提示为纵隔血管瘤,予口服普萘洛尔出院。患儿生后1个月因“肺炎、呼吸增快”再次入院,多学科会诊后行右侧胸腔纵隔肿物切除术,病理结果示纵隔毛细血管瘤。术后患儿继续口服普萘洛尔,定期儿童保健及康复,截至2021年1月已7月龄,尚未发现异常。
【关键词】 纵隔肿瘤;血管瘤,毛细管;胎儿疾病;妊娠;胸腔积液;磁共振成像
基金项目:四川省科技厅科研项目(21ZDYF0494)
患者,33岁,孕3产1,因“停经36周+3,发现胎儿胸部占位11 d”于2020年6月8日就诊于成都市妇女儿童中心医院。孕期在当地医院定期产前检查,因合并桥本甲状腺炎,口服左甲状腺素钠片(优甲乐);孕24周行口服葡萄糖耐量试验(oral glucose tolerance test, OGTT)提示空腹、服糖后1及2 h的血糖分别为5.17、7.48、6.09 mmol/L,予饮食控制,未监测血糖。孕34周+6当地医院行彩超提示:胎儿右侧胸腔见不规则稍强回声团块,大小6.9 cm×5.4 cm×4.5 cm,建议转至本院就诊。孕35周本院MRI检查结果如图1A所示:胎儿前下纵隔区不规则巨大占位,大部分位于右侧胸腔,右侧膈肌增厚信号异常,膈下肝左右叶上方软组织信号,右前胸壁似有受累,考虑肿瘤性病变、右侧胸腔积液。孕36周+3本院复查超声提示:头位,宫内单活胎,双顶径9.8 cm,股骨长6.9 cm,腹围34.7 cm,头围34.5 cm,胸围33.05 cm,羊水指数21.4 cm,胎盘Ⅱ级,胎儿心胸比0.20,胎儿右侧胸腔至前纵隔区查见一实性包块,大小6.9 cm×4.5 cm×4.0 cm,形态不规则,血供似来源于肺动脉,团块内及周边可见极丰富条状血流信号(图1B),阻力指数0.47,与部分胸壁交界处探及花色血流信号(图1C),右侧胸腔可见游离无回声,最大深度约2.9 cm,包块体积与头围比值为1.87。2015年患者阴道分娩一女婴,出生体重3 300 g,身体健康;2017年2月人工流产1次。
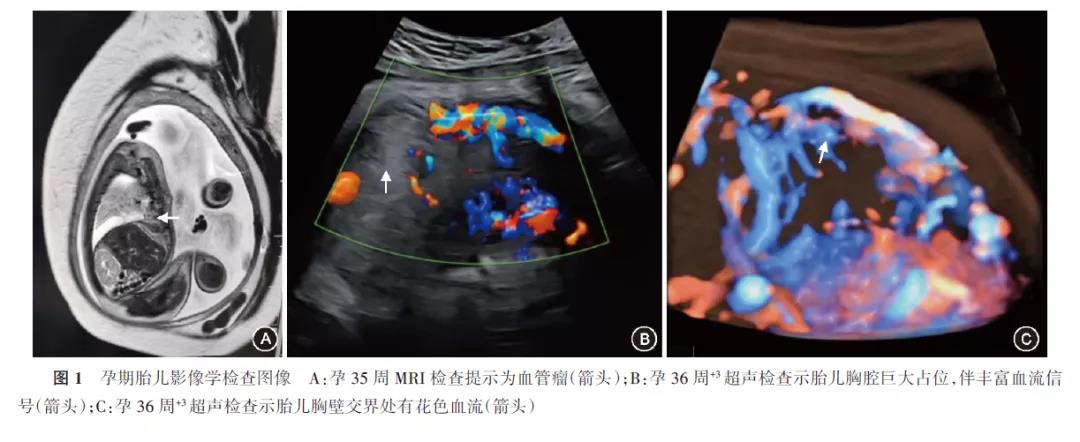
体格检查:体温36.6 ℃,心率81次/min,呼吸20次/min,血压111/69 mmHg(1mmHg=0.133 kPa)。专科体格检查:腹围115 cm,宫高35cm,头位,胎心率140次/min。阴道检查:宫颈管质地(软),位(中),宫口容受80%,宫口未开,容受1指,先露-3,宫颈Bishop评分6分,估计胎儿体重3 500 g。入院诊断:胎儿胸腔占位;胎儿右侧胸腔积液;妊娠期糖尿病;桥本甲状腺炎;孕36周+3单活胎待产。
入院后完善相关检查,经多学科(产科、新生儿科、放射影像科、儿外科、麻醉科等)会诊后认为,目前孕36周+4,予地塞米松促胎肺成熟后,宜积极终止妊娠。与患者及家属沟通后,患者要求阴道试产,静脉点滴缩宫素,密切监护胎儿宫内情况,做好急诊剖宫产、产钳助产准备;请新生儿科、儿外科、麻醉科医师到场,做好抢救新生儿准备,必要时行产时手术。
孕36周+5患者阴道分娩一活男婴,身长50 cm,体重3 500 g,1、5、10 min Apgar评分分别为8、9、9分,新生儿生后入新生儿科,胸部增强CT(图2)及血管三维成像(图3)示:右侧前下纵隔及中下纵隔、隔顶区、肝裂区不规则团块影,双侧内乳动脉、膈动脉及肝动脉分支供血,考虑血管瘤;膈肌受累,原因待查;双肺肺炎;右侧中量胸腔积液,伴右肺上叶及下叶部分压缩不张。经新生儿科、儿外科、介入科等多科会诊后,于心电监测下新生儿口服普萘洛尔,起始剂量1 mg/(kg·d),每8 小时一次,口服,逐渐加量至2 mg/(kg·d)口服。胸腔积液于出生后11 d基本消退。期间因双肺肺炎、新生儿坏死性小肠结肠炎予禁食、抗感染等对症支持治疗,患儿于出生后22d奶量完成好,予出院。出院后继续口服普萘洛尔。

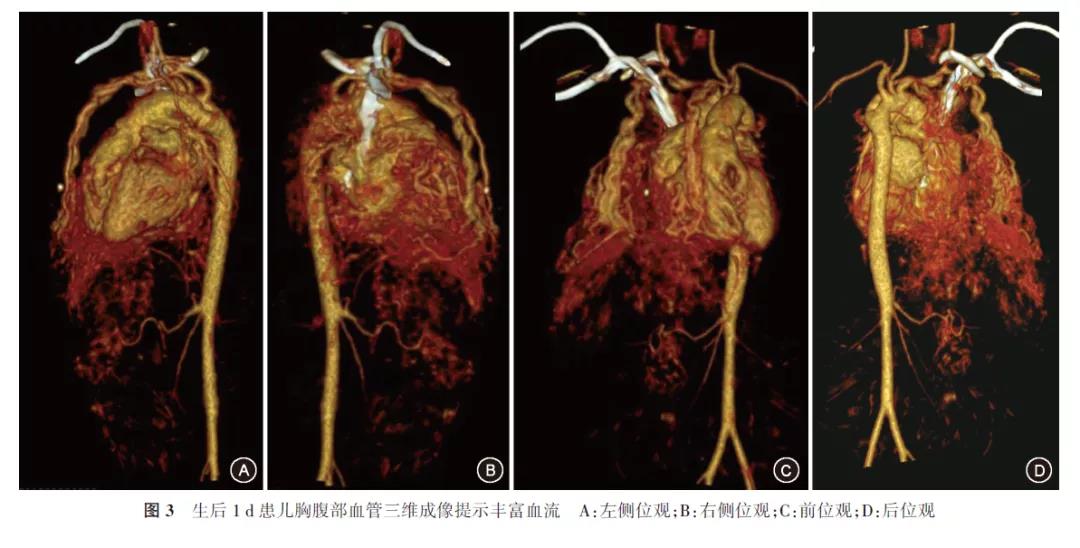
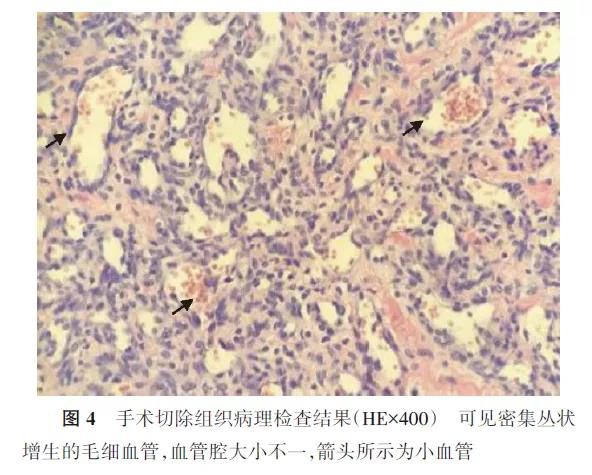
生后33 d患儿因“吐奶、呛奶3 d”于2020年7月13日再次就诊本院。X射线胸片检查考虑“社区获得性肺炎、右侧胸腔血管瘤”再次入住本院儿内科,予抗炎治疗,复查胸腹部CT及增强CT示:与生后1 d的CT检查结果比较,右侧前下纵隔及中下纵隔、隔顶区、肝裂区不规则团块影,考虑血管瘤可能大,可见双侧内乳动脉、膈动脉及肝动脉分支供血,病灶范围与生后1 d比较略有减小;双肺炎症改变较生后1 d相比大部吸收,右侧少量胸腔积液,右肺上叶及下叶组织复张。患儿安静状态下呼吸稍快,50~62次/min,遂请儿外科会诊,考虑肺炎、呼吸增快系肿瘤压迫,若不及时缓解压迫,可反复感染。经充分与患儿监护人沟通,于入院后9 d行“胸腔镜检查术+右侧胸腔纵隔肿物切除术+胸膜粘连烙断术+胸腔闭式引流术”,术中先行胸腔镜下探查,见右侧胸腔纵隔可见大小7 cm×5 cm×5 cm血管瘤,瘤体血供丰富,基底部宽,可见少量积液,与胸膜表面粘连,右肺稍塌陷。因操作困难中转开胸,将肿物切除后送病理检查。切除瘤体后见右肺完全复张。组织病理检查结果示毛细血管瘤(图4)。患儿术后8 d胸腔闭式引流明显减少后拔出引流管,术后9 d加用配方奶,术后14 d再次口服普萘洛尔,术后18 d复查胸部CT,提示未见明显异常增粗供血动脉;术后22 d离氧,术后24 d出院。出院后该患儿在本院定期儿童保健及康复,截至2020年11月,已4月龄,体重6 500 g,尚无明显发育异常。
讨论 纵隔血管瘤的发病率较低,约占纵隔肿瘤的0.5%[1],占儿童血管瘤的0.05%~1.7%[2-3]。1982年 Wada和Teramatsu[4]报道了日本1 546例纵隔肿瘤中仅有5例(0.32%)血管瘤。2012年Gun等[5]报道了120例儿童纵隔肿瘤中,仅4例(3.3%)血管瘤。纵隔血管瘤可发生于任何年龄。秦鑫等[6]对 1982~2018 年已报道的52例纵隔血管瘤分析发现,其中年龄最大78岁,最小35岁。本例胎儿期发现巨大胸腔占位,发生时期罕见。
1.临床表现:当肿瘤生长到一定体积,压迫或浸润邻近结构,可引起压迫症状,包括咳嗽、胸痛、背痛、胸闷及压迫食管等非特异性症状,占所有病例的50%[7-9],部分无症状患者在常规体格检查发现而就诊。秦鑫等[6]对52例纵隔血管瘤患者分析发现,其中35例(67.3%)有临床症状。本例胎儿期胸腔占位大小6.9cm×4.5 cm×4.0 cm,包块体积与头围比值为1.87,伴发胸腔积液及右肺上叶、下叶部分压缩不张,系占位导致上腔静脉受压或淋巴回流受阻。出生后1个月复查CT较出生时有缩小,但因包块大,压迫明显,仍出现了呼吸增快及肺炎等表现。
2.诊断:纵隔血管瘤诊断主要依靠影像学检查,但目前还没有明确的影像学诊断标准,术前多数未能通过影像学获得准确诊断,术后病理检查是明确诊断的唯一方法[6,10]。张涛等[11]分析了1998年至2009年共11例原发性纵隔血管瘤及淋巴管瘤患者,除1例复发者诊断完全符合血管瘤外,其他10例均只确定为纵隔肿瘤(包括神经源性肿瘤、畸胎瘤等)或囊肿,后经手术切除后病理证实为血管瘤。
本例胎儿期超声发现胸部包块及胸腔积液,因CT检查受限,故行MRI检查,因其血管丰富,考虑为恶性肿瘤。生后行CT、增强CT及血管三维重建后,才初步考虑为纵隔血管瘤,与术后病理检查结果相符。该病术前诊断困难,尤其是胎儿期。
纵隔血管瘤中海绵状血管瘤常见,约占75%,毛细血管瘤少见。有研究显示,52例纵隔血管瘤患者无一例胎儿及新生儿病例[6]。而纵隔血管瘤可发生在纵隔的任何部位,前纵隔多见,其次是后纵隔及多区域,中纵隔少见,分别占50.0%、36.5%、7.7%及5.8%;82.7%发生于单侧,17.3%发生于双侧[6]。本例患儿因瘤体巨大,涉及前下纵隔、中下纵隔、隔顶区、肝裂区,但未达左侧胸腔。
3.治疗及预后:婴幼儿血管瘤分为增殖期、静止期、消退期,因此大部分血管瘤不需要特殊处理。从发生部位来讲,迫切需要治疗的是造成如呼吸道、眼周、肛管、生殖道等生理腔道阻塞的血管瘤,以及面部巨大血管瘤等。当对新生儿食管和气管产生压迫以及继发性水肿或出血、感染、恶变等需手术治疗[12]。
Léauté-Labrèze 等[13]发现口服普萘洛尔能抑制婴幼儿血管瘤生长。普萘洛尔已成为治疗婴幼儿血管瘤的一线用药。其他治疗婴幼儿血管瘤的方法包括手术切除、冷冻治疗、放射与放射性核素治疗、注射治疗等。新生儿纵隔肿物可行胸腔镜手术,较大的实性纵隔肿物应根据术中具体情况,必要时中转开胸手术[14]。
本例患儿出生后能自主呼吸,入新生儿重症监护病房明确诊断后,经多学科讨论,为抑制瘤体快速生长,选择口服普萘洛尔。但后因压迫明显,致肺炎、呼吸增快,再次行多学科讨论,符合手术指征,行手术切除。但患儿瘤体大,基底部宽,操作困难,最后中转开胸完成切除。手术效果满意,患儿恢复良好随访无明显发育异常。
胎儿纵隔血管瘤罕见,临床中遇到产前胸腔积液并胸腔巨大占位的胎儿应考虑本病的可能。但该病产前诊断较困难,超声联合MRI可初步诊断病变性质。术后病理检查是明确诊断的唯一方法。多学科协作模式对产前诊断、产时产后处理及随访提供保障。
参考文献
[1] Yamazaki A, Miyamoto H, Saito Y, et al.Cavernous hemangioma of the anterior mediastinum: case report and 50-yearreview of Japanese cases[J]. Jpn J Thorac Cardiovasc Surg, 2006, 54(5):221-224.
[2] Mineo TC, Biancari F, Cristino B, et al.Benign vascular tumours of the mediastinum: presentation of three cases andreview of the literature[J]. Thorac Cardiovasc Surg, 1995, 43(6):361-364.DOI:10.1055/s-2007-1013811.
[3] Weber TR, Connors RH, Tracy Jr TF, BaileyPV. Complex hemangiomas of infants and children. Individualized management in22 cases[J]. Arch Surg, 1990,125(8):1017-1720. DOI:10.1001/archsurg.1990.01410200081012.
[4] Wada H, Teramatsu T. Mediastinal tumors--astatistical nationwide report of 1,546 cases between July, 1975 and May, 1979in Japan (author's transl)[J]. Nihon Kyobu Geka Gakkai Zasshi,1982,30(3):374-378.
[5] Gun F, Erginel B, Unüvar A, et al.Mediastinal masses in children: experience with 120 cases[J]. Pediatric HematolOncol, 2012,29(2):141-147. DOI: 10.3109/08880018.2011.646385.
[6] 秦鑫, 秦蕾, 刘又宁. 呼吸系纵隔血管瘤疾病的相关临床研究[J]. 中国实用医药, 2019,14(2):22-24. DOI:10.14163/j.cnki.11-5547/r.2019.02.010.
QinX, Qin L, Liu YN. Clinical study of mediastinum hemangioma in respiratorysystem[J]. Chin Pract Med, 2019,14(2):22-24. DOI:10.14163/j.cnki.11-5547/r.2019.02.010.
[7] Goizueta AA, Libbey P, Moulton A, et al.Incidental discovery of a large complicated arteriovenous haemangioma[J]. BMJCase Rep, 2017,2017:bcr2016218759. DOI: 10.1136/bcr-2016-218759.
[8] EI Hammoumi MM, Sinaa M, Arsalane A, etal. Mediastinal cystic haemangiomas: a two cases report and review of theliterature[J]. Heart Lung Circ,2014,23(4):e118-121. DOI:10.1016/j.hlc.2013.12.004.
[9] Yoshino N, Okada D, Ujiie H, et al. Venoushemangioma of the posterior mediastinum[J]. Ann Thorac CardiovascSurg,2012,18(3):247-250. DOI: 10.5761/atcs.cr.11.01706.
[10] Kadota N, Murakami M, Imai R, et al.Unilateral pleural effusion with capillary haemangioma[J]. Respirol Case Rep,2020, 8(6):e00613. DOI: 10.1002/rcr2.613.
[11] 张涛, 周乃康, 初向阳, 等. 纵隔血管淋巴管瘤的诊断和外科治疗[J].中华医学杂志,2011,91(27):1929-1931. DOI:10.3760/cma.j.issn.0376-2491.2011.27.016.
ZhangT, Zhou NK, Chu XY, et al. Diagnosis and surgical treatment for mediastinalhemangioma and lymphangioma[J]. Natl Med J China,2011,91(27):1929-1931. DOI:10.3760/cma.j.issn.0376-2491.2011.27.016.
[12] Coran AG. Pediatric Suergery[M]. 7th ed.Philadelphia: Elsevier aunders, 2012:825-835.
[13] Léauté-Labrèze C, Dumas de la Roque E,Hubiche T, et al. Propranolol for severe hemangiomas of infancy[J]. N Engl JMed, 2008,358(24):2649-2651. DOI: 10.1056/NEJMc0708819.
[14] 王大佳, 张志波, 黄英, 等. 产前纵隔肿物胎儿期管理及新生儿期胸腔镜治疗初探[J].中国小儿急救医学,2018,25(8):613-616. DOI: 10.3760/cma.j.issn.1673-4912.2018.08.013.
WangDJ, Zhang ZB, Huang Y, et al. Preliminary experience of fetal management andthoracoscopic surgery for neonatal patients with mediasti-nal masses[J]. ChinPediatr Emerg Med,2018,25(8):613-616. DOI: 10.3760/cma.j.issn.1673-4912.2018.08.013.
来源:中华围产医学杂志
