中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
基于DNA短串联重复序列分型分析技术精确诊断足月妊娠合并葡萄胎一例
本文引用格式: 刘丽萍, 鲁南, 姜海风, 等. 基于DNA短串联重复序列分型分析技术精确诊断足月妊娠合并葡萄胎一例[J] . 中华围产医学杂志, 2021, 24(9) : 685-688. DOI:10.3760/cma.j.cn113903-20201103-01085
刘丽萍1 鲁南2 姜海风1 潘敏鸿3 孙丽洲1 晋柏1
1南京医科大学第一附属医院 江苏省人民医院产科 210029;2南京医科大学第一附属医院,江苏省人民医院生殖中心 210029;3南京医科大学第一附属医院,江苏省人民医院病理科 210029
通信作者:晋柏,Email:jinbai1018@yeah.net,电话:025-86811033
摘 要 本文报告了1例通过促排卵后自然妊娠的孕妇,孕17周B超发现单胎妊娠,部分胎盘呈蜂窝样改变,孕期严密监测至孕38周剖宫产获得足月新生儿。综合临床表现,借助B超、生化检查、组织病理、免疫组化以及DNA短串联重复序列分子技术精确诊断,最终确诊为双胎之一完全性葡萄胎。随访4.5年,母儿均未见明显异常。 【关键词】 妊娠并发症;葡萄胎;基因分型技术基金项目:江苏省妇幼健康科研项目(F201704)
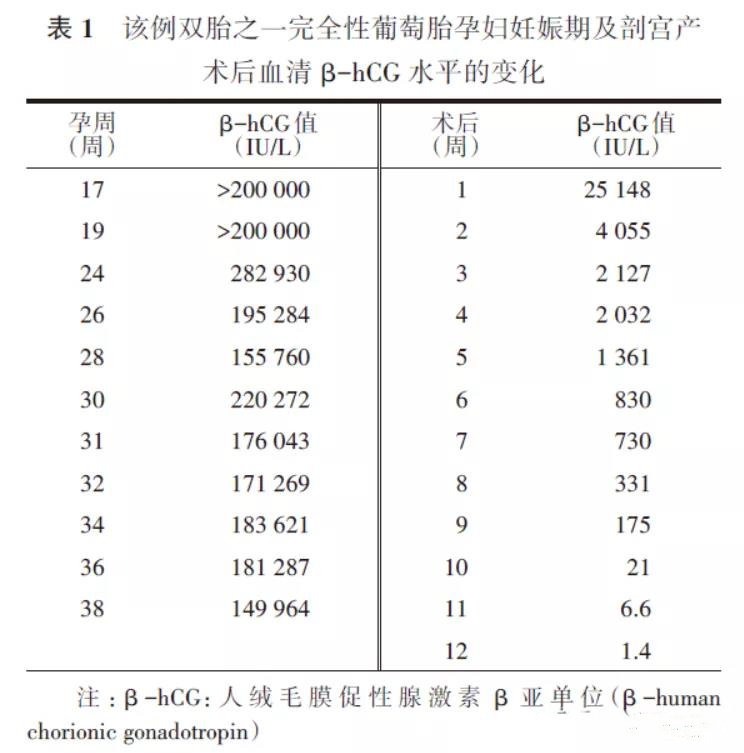
患者33岁,因“停经37周+1,B超发现胎盘呈蜂窝样改变5个月”于2016年5月3日入院。该患者为孕3产0,2009年因“侵蚀性葡萄胎”行清宫术,术后化疗6个疗程;2014年妊娠5个月时因“胎儿多囊肾”行引产术。患者患桥本甲状腺炎5年,口服“左旋甲状腺素片”,监测甲状腺功能正常。本次妊娠系促排卵后自然受孕。妊娠2个月社区医院腹部B超检查示宫内妊娠,未见异常。妊娠2月+因阴道流血予“黄体酮”肌内注射保胎治疗约1个月。孕17周本院B超检查示:双顶径45 mm,头围150 mm,腹围120 mm,一侧股骨长度26 mm,胎盘位于宫底部及右侧壁,部分胎盘呈葡萄样改变,范围62 mm×37 mm×108 mm,羊水深度59 mm。此后多次B超检查,发现部分胎盘呈葡萄胎样改变逐渐增大,至孕36周为89 mm×44 mm×134 mm(图1),其余正常胎盘分级Ⅰ级,厚32 mm。孕24周及36周行盆腔MRI检查示:葡萄胎,胎盘局部与子宫后壁肌层分界不清(图2)。唐氏综合征筛查示:21-三体1/10,高风险;孕19周羊膜腔穿刺细胞培养染色体检查结果为46,XY。中孕期75 g口服葡萄糖耐量试验服糖前及服糖后1和2 h血糖分别4.53、10.83和9.37 mmol/L,诊断为妊娠期糖尿病,经饮食控制,血糖控制满意。孕17周血清人绒毛膜促性腺激素β亚单位(β-humanchorionic gonadotropin, β-hCG)>200 000 IU/L,体格检查每2周复查至孕38周,波动在149 964~282 930 IU/L(表1),其他检查项目未见异常。
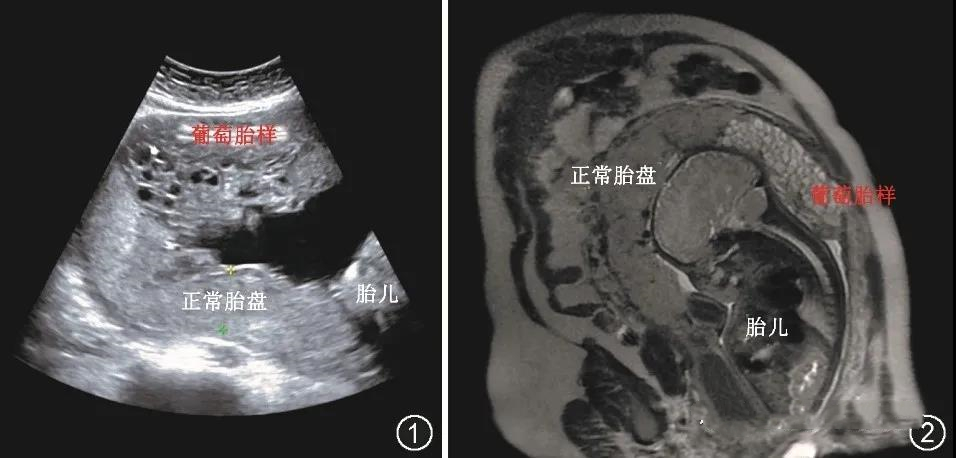
图1该例双胎之一完全性葡萄胎孕妇妊娠36周B超检查声像图 图为矢状切面,可见部分胎盘呈现“葡萄胎样”图2 妊娠36周MRI图像 图为T2加权像矢状位,可见部分胎盘呈现“葡萄珠样”
入院体格检查:体温36.6 ℃,脉搏82次/min,呼吸18次/min,血压117/80 mmHg(1mmHg=0.133 kPa)。体格检查与产科检查未见明显异常。入院后监测血糖,血糖控制满意,给予地塞米松6 mg肌内注射,2次/d,共2 d,以促进胎肺成熟。2016年5月9日(孕38周)因“臀位、妊娠合并葡萄胎”行剖宫产术娩一男婴。该新生儿出生体重2 800 g,1和5 min Apgar评分均为10分,外观无畸形,胎盘胎膜人工剥离,部分胎盘粘连明显,探查宫腔未见胎盘组织残留,子宫外形轮廓完整,双侧附件及盆腔未见明显异常。胎盘重量870 g,正常部分胎盘大小18 cm×17 cm×5 cm,紧密相连处胎盘面积15 cm×13 cm×5 cm,见较多水泡样物,直径0.3~3 cm,触之易散落(图3A)。术后临床诊断:(1)孕3产1,孕38周,臀位已产;(2)部分性葡萄胎;(3)妊娠期糖尿病;(4)妊娠合并桥本甲状腺炎;(5)胎盘粘连;(6)足月新生儿。
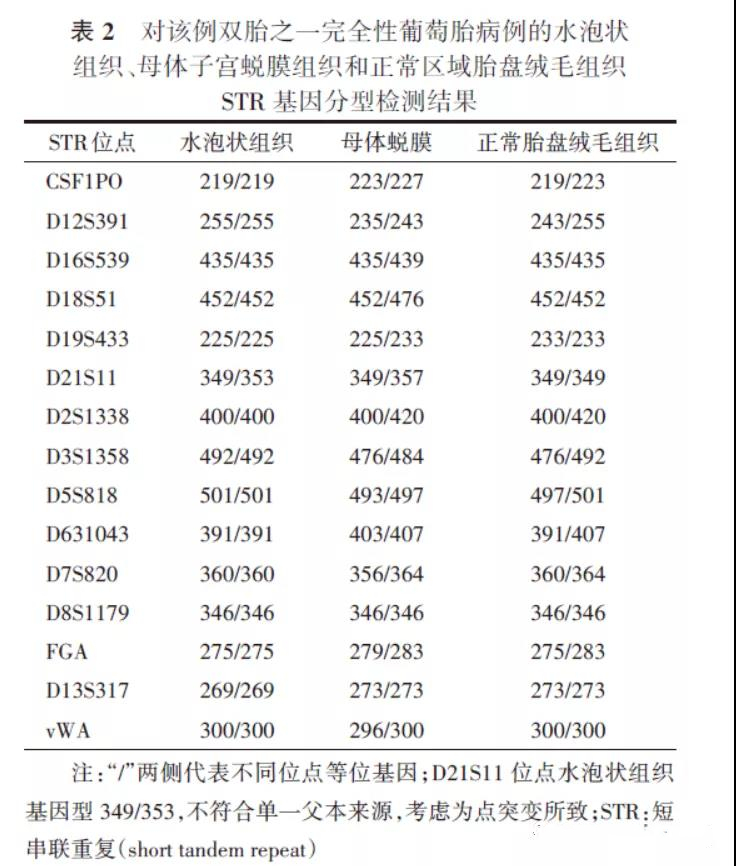
术后行病理检查,可见胎盘绒毛组织,部分为孕晚期绒毛,局灶梗死,散在钙化;部分绒毛水肿,中间可见池样结构,滋养叶细胞增生,局灶梗死退变,符合水泡状胎块(图3B)。免疫组织化学检查(图3C):p57(++),符合部分性水泡状胎块。分别取水泡样组织、母体子宫内膜组织和正常区域胎盘绒毛组织行短串联重复(short tandem repeat, STR)序列基因分型检测,利用荧光标记扩增产物长度多态分析方法对3个样本进行15个STR位点进行分型,结果提示水泡样组织仅含有1种父源性等位基因(表2),诊断为纯合型(单精同源)完全性葡萄胎。正常胎盘组织测定的等位基因为双亲来源。修正诊断为双胎之一完全性葡萄胎。
患者于产后5 d出院,每周复查血清β-hCG,至产后12周降至正常(表1)。此后在本院定期随访至2020年11月,患者月经规律,血β-hCG、盆腔B超、胸部X射线片及胸部CT均未见异常。新生儿体格检查未见异常,随访至4岁,生长发育情况与同龄儿童相当。
讨 论 本例患者孕17周超声提示为单胎妊娠合并部分性葡萄胎,通过孕期的严密监测和管理,获得足月活产健康新生儿,产后最终通过STR分析确诊为双胎之一完全性葡萄胎(a twin pregnancy consisting of a complete mole and coexisting fetus, CMCF)。妊娠合并葡萄胎是一种罕见的疾病,发生率为1/(1万~10万)次妊娠,其中发展至晚期妊娠,获得足月新生儿的更罕见[1]。妊娠合并胎儿存在葡萄胎可分为完全性葡萄胎(complete hydatidiform mole, CHM)和部分性葡萄胎(partial hydatidiform mole, PHM)等2种类型[2-3]。两者还需要和非葡萄胎性绒毛水肿所致的胎盘间叶发育不良相鉴别,三者临床预后区别很大,但是产前鉴别诊断困难,给临床管理带来困扰。
1.妊娠合并葡萄胎的诊断及鉴别诊断:妊娠合并CHM与PHM的鉴别方法包括血β-hCG、超声、染色体核型分析、细胞遗传学分析等[4]。CHM和PHM常表现为血β-hCG异常升高,但仅用异常升高的血β-hCG值鉴别时,其可靠性非常有限。本例患者孕期血β-hCG最高达282 930 IU/L,但是并不能辨别是PHM或CHM。一般认为超声检查用于鉴别诊断PHM或CHM是有效的,但也并不能完全明确诊断[5]。超声检查PHM常显示一些畸形胎儿的特征,胎儿往往难以存活,CHM通常是没有胎儿存在的,而CMCF常显示为1个正常的活胎及胎盘与葡萄胎块相邻,胎儿存活概率较高[6],但超声诊断CMCF的阳性率仅为68%[7]。CHM早期可能是双胎妊娠,诱导排卵药物可使排出的卵子远多于1个,增加了“空”卵发生率,这可能是CMCF发生的原因之一[1]。患者本次妊娠系促排卵受孕,推测发生双胎妊娠可能性较大,但患者孕期多次B超及MRI检查均提示单个胎儿存活合并部分胎盘水泡样改变,系统B超检查未见胎儿解剖结构异常,不能明确诊断是妊娠合并PHM还是CMCF。另外,染色体核型分析一般能鉴别PHM还是CHM,但是不能鉴别二倍体非葡萄胎性绒毛水肿所致胎盘间叶发育不良[2-3,8]。PHM及胎儿的核型90%以上为三倍体,但也有存在非三倍体PHM的报道[9]。几乎所有的CHM仅含父源性基因组,但是其中CMCF较特殊,其葡萄胎和胎儿均为二倍体,但葡萄胎仅含父源性基因组,而合并的胎儿核型来源于正常双亲。故葡萄胎与胎儿共存,胎儿未见明显异常,且能维持到妊娠晚期,临床则高度怀疑为双胎之一完全性葡萄胎[10]。该病例羊水穿刺细胞培养核型分析为46,XY,染色体核型正常,不能排除二倍体非葡萄胎性绒毛水肿,所以产前该患者诊断依然难以明确。
产后诊断包括:(1)病理诊断:常规病理检查对于CHM和PHM的确诊错误率分别高达50%和74%[11-12]。本例患者胎盘HE染色病理切片经过多位病理专家独立诊断,结论并不一致,大部分诊断为妊娠合并水泡样胎块、部分性葡萄胎,但是此诊断与胎儿结构未见异常的临床特征,以及羊水细胞核型为二倍体、未见异常的结果均不符合。(2)p57免疫组织化学分析:p57仅在含母源性等位基因成分的某些特定类型的胎盘细胞中表达[11-12]。本例胎盘p57的免疫组织化学结果阳性,只能排除CHM,但是不能确诊是PHM还是CMCF,也不能排除包含母源性遗传成分的其他非正常妊娠(如水肿性流产、三体病、双雌三倍体以及胎盘间质细胞发育不良)[11-12]。(3)STR分型分析:STR是2~7个核苷酸长度的DNA重复序列,目前最准确且实用的葡萄胎诊断和分类手段[13-15]。葡萄胎的STR基因分型需要对绒毛和妊娠子宫内膜的STR图谱进行对比[13]。CHM的分子诊断必须满足绒毛组织的每个STR位点仅存在父源性等位基因,而每1个位点存在2个父源性等位基因和1个母源性等位基因的诊断为PHM[13-15]。本研究将正常胎盘组织、水泡状组织以及母体的子宫内膜组织三者进行比对,显示水泡状组织仅存在父源性等位基因,为完全性葡萄胎,而正常胎盘组织来源于2个双亲源性等位基因,最终明确该病例为CMCF。
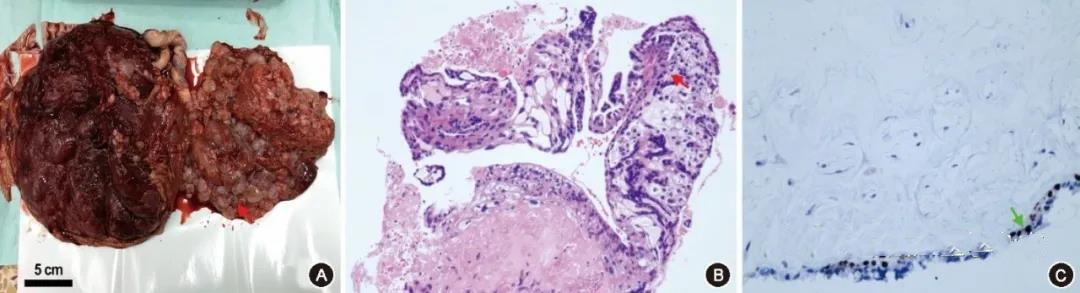
图3该例双胎之一完全性葡萄胎病例的胎盘病理检查 A:大体观,箭头所示部分胎盘,肉眼可见多量水泡样物,直径0.3~3 cm,触之易散落;B:切片显微镜观察,可见部分胎盘绒毛水肿,箭头示滋养叶细胞增生(HE ×200);C:免疫组织化学检查,可见p57蛋白在葡萄胎组织滋养叶细胞核中呈阳性表达,箭头所示棕黄色颗粒(EnVision ×200)
2.妊娠合并葡萄胎的治疗:目前国内外尚缺乏妊娠合并葡萄胎的临床诊治相关指南。治疗过程中应全面评估患者情况及胎儿存活的可能性,强调遵循个体化处理的原则。对于妊娠合并PHM的病例建议尽早终止妊娠。对于CMCF,临床资料有限,多为个案或者小样本报道,最终获得足月健康活产胎儿的案例极少,2015年发表的一项meta分析分析了国内34例CMCF[16]。2020年国外的一项meta分析分析了244例CMCF,仅91例(37.3%)获得活产胎儿,其中71例为早产儿,而且高达80.8%病例存在较严重的母体并发症,如出血、妊娠期高血压疾病、甲状腺功能亢进等,其中产后持续性滋养细胞疾病发生率为1/3,远高于单纯CHM的5%~10%的发生率[17]。大多数学者认为,应根据血β-hCG水平、葡萄胎的体积及胎儿染色体核型分析等多项检查结果来评估胎儿存活的可能性,并综合考虑患者的意愿、自身条件以决定是否继续妊娠[6,18]。在妊娠过程中需控制产科并发症,尤其妊娠期高血压疾病和甲状腺功能亢进。研究发现妊娠期血β-hCG值低于400 000 IU/L是新生儿存活的最佳预测因子[19]。推荐有意愿继续妊娠的CMCF患者在具备产前诊断中心、抢救极早产儿、随访和治疗持续性滋养细胞疾病能力的多学科合作的医疗中心就诊[17]。对于近足月活胎的CHM,分娩方式推荐剖宫产术。对于妊娠合并葡萄胎一般不建议预防性化疗。术后或流产后需进一步检查子宫肌壁有无侵蚀,并重视随访,随访指标同一般妊娠滋养细胞疾病。
妊娠合并葡萄胎临床罕见,在具备多学科诊疗技术医疗中心的充分评估和严密监测下,存在获得母儿良好结局的可能性,但需要借助现代分子诊断技术做出最终精确诊断。
参考文献 [1] Bruchim I, Kidron D, Amiel A, et al.Complete hydatidiform mole and a coexistent viable fetus: report of two casesand review of the literature[J]. Gynecol Oncol, 2000,77(1):197-202. DOI: 10.1006/gyno.2000.5733. [2] Kutuk MS, Ozgun MT, Dolanbay M, et al.Sonographic findings and perinatal outcome of multiple pregnancies associatinga complete hydatiform mole and a live fetus: a case series[J]. J ClinUltrasound, 2014,42(8):465-471. DOI: 10.1002/jcu.22169. [3] Tay ET. Partial hydatidiform mole andcoexisting viable twin pregnancy[J]. Pediatr Emerg Care, 2013,29(12):1298-1300.DOI: 10.1097/PEC.0000000000000052. [4] Giorgione V, Cavoretto P, Cormio G, et al.Prenatal diagnosis of twin pregnancies with complete hydatidiform mole andcoexistent normal fetus: a series of 13 cases[J]. Gynecol Obstet Invest,2017,82(4):404-409. DOI: 10.1159/000448139. [5] 何怡, 何晓旋, 李发涛, 等. 双胎之一完全性葡萄胎的产前诊断[J].中华围产医学杂志,2015,18(5):378-380. DOI: 10.3760/cma.j.issn.1007-9408.2015.05.011. HeY, He XX, Li FT, et al. Prenatal diagnosis of complete hydatidiform mole andcoexisting fetus in twin[J].Chin J Perinat Med,2015,18(5):378-380. DOI:10.3760/cma.j.issn.1007-9408. 2015.05.011. [6] Lin LH, Maestá I, Braga A, et al. Multiplepregnancies with complete mole and coexisting normal fetus in North and SouthAmerica: A retrospective multicenter cohort and literature review[J]. GynecolOncol, 2017,145(1):88-95. DOI: 10.1016/j.ygyno.2017.01.021. [7] Dolapcioglu K, Gungoren A, Hakverdi S, etal. Twin pregnancy with a complete hydatidiform mole and co-existent livefetus: two case reports and review of the literature[J]. Arch Gynecol Obstet,2009,279(3):431-436. DOI: 10.1007/s00404-008-0737-x. [8] 郑兴征, 吴秉铨, Natalia B,等. 辅助技术有助于葡萄胎的精确诊断及分型[J].中华病理学杂志,2015,44(1):15-20. DOI:10.3760/cma.j.issn.0529-5807.2015.01.004. ZhengXZ, Wu BQ, Natalia B, et al. Ancillary techniques in refining the diagnosis ofhydatidiform mole[J].Chin J Pathol,2015,44(1):15-20. DOI:10.3760/cma.j.issn.0529-5807.2015. 01.004. [9] 张爱青, 魏瑗, 张春妤, 等. 双胎之一完全性葡萄胎产前超声特征与临床结局对照分析[J]. 中华医学超声杂志(电子版), 2016, 13(8): 603-608.DOI:10.3877/cma.j.issn.1672-6448. 2016.08.010. ZhangAQ, Wei Y, Zhang CY, et al. The comparative analysis of prenatal ultrasonographicfeatures and clinical outcome of a twin pregnancy consisting of a complete moleand coexisting fetus[J]. Chin J Med Ultrasound (Electronic Ed),2016,13(8):603-608. DOI: 10.3877/cma.j.issn.1672- 6448.2016.08.010. [10] Peng HH, Huang KG, Chueh HY, et al. Termdelivery of a complete hydatidiform mole with a coexisting living fetusfollowed by successful treatment of maternal metastatic gestationaltrophoblastic disease[J]. Taiwan J Obstet Gynecol, 2014,53(3):397-400. DOI:10.1016/j.tjog.2013.02.005. [11] Gupta M, Vang R, Yemelyanova AV, et al.Diagnostic reproducibility of hydatidiform moles: ancillary techniques (p57immunohistochemistry and molecular genotyping) improve morphologic diagnosisfor both recently trained and experienced gynecologic pathologists[J]. Am JSurg Pathol, 2012,36(12):1747-1760. DOI: 10.1097/PAS. 0b013e31825ea736. [12] Vang R, Gupta M, Wu LS, et al. Diagnosticreproducibility of hydatidiform moles: ancillary techniques (p57immunohistochemistry and molecular genotyping) improve morphologicdiagnosis[J]. Am J Surg Pathol, 2012,36(3):443-453. DOI:10.1097/PAS.0b013e31823b13fe. [13] Bifulco C, Johnson C, Hao L, et al.Genotypic analysis of hydatidiform mole: an accurate and practical method ofdiagnosis[J]. Am J Surg Pathol, 2008,32(3):445-451. DOI: 10.1097/PAS.0b013e3181520034. [14] Lipata F, Parkash V, Talmor M, et al.Precise DNA genotyping diagnosis of hydatidiform mole[J]. Obstet Gynecol,2010,115(4):784-794. DOI: 10.1097/AOG.0b013e3181d489ec. [15] 卢彦平, 刘慧, 叶明侠, 等. 短串联重复序列诊断完全性葡萄胎与胎儿共存一例报道及文献复习[J].中华围产医学杂志, 2012, 15(7):429-432. DOI: 10.3760/cma.j.issn.1007-9408.2012.07.007. LuYP, Liu H, Ye MX, et al. Short tandem repeat analysis for diagnosing completehydatidiform mole and coexisting fetus: a casereport and literaturereview[J].Chin J Perinat Med,2012,15(7):429-432. DOI:10.3760/cma.j.issn.1007-9408.2012.07.007. [16] 祝洪澜, 李艺, 刘国莉, 等. 34例双胎妊娠完全性葡萄胎与正常胎儿共存临床特征的荟萃分析[J].中国妇产科临床杂志, 2015,16(6):523-527. DOI: 10.13390/j.issn.1672-1861.2015.06.013. ZhuHL, Li Y, Liu GL, et al. Outcomes of complete hydatidiform mole and acoexistent viable fetus: status in China[J].Chin J Clin Obstet Gynecol,2015,16(6):523-527. DOI:10.13390/j.issn.1672- 1861.2015.06.013. [17] Zilberman Sharon N, Maymon R, Melcer Y, etal. Obstetric outcomes of twin pregnancies presenting with a completehydatidiform mole and coexistent normal fetus: a systematic review andmeta-analysis[J]. BJOG, 2020,127(12):1450-1457. DOI: 10.1111/1471-0528.16283. [18] Sebire NJ, Foskett M, Paradinas FJ, et al.Outcome of twin pregnancies with complete hydatidiform mole and healthyco-twin[J]. Lancet, 2002,359(9324):2165-2166. DOI:10.1016/S0140-6736(02)09085-2. [19] Suksai M, Suwanrath C, Kor-Anantakul O, etal. Complete hydatidiform mole with co-existing fetus: Predictors of livebirth[J]. Eur J Obstet Gynecol Reprod Biol, 2017,212:1-8. DOI:10.1016/j.ejogrb.2017.03.013.
