中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
晚期产后出血的诊疗现状
文章导读:
1、阴道分娩者发生晚期产后出血最常见的病因为胎盘胎膜残留,而剖宫产术后最常见则为切口愈合不良。应积极鉴别导致出血的病因。
2、清宫术不是晚期产后出血的常规治疗手段。如决定行清宫术,建议在超声引导下进行;动脉栓塞术对于阴道出血量较大,或反复出血者,是有效且能保留生育功能的手段。
3、对于一些原因不明者需考虑一些罕见的出血原因,如假性动脉瘤或血液系统疾病等。对生命体征不平稳、缺乏及时行动脉栓塞术的条件或合并感染者,应积极考虑开腹探查,并需交代有切除子宫之可能。
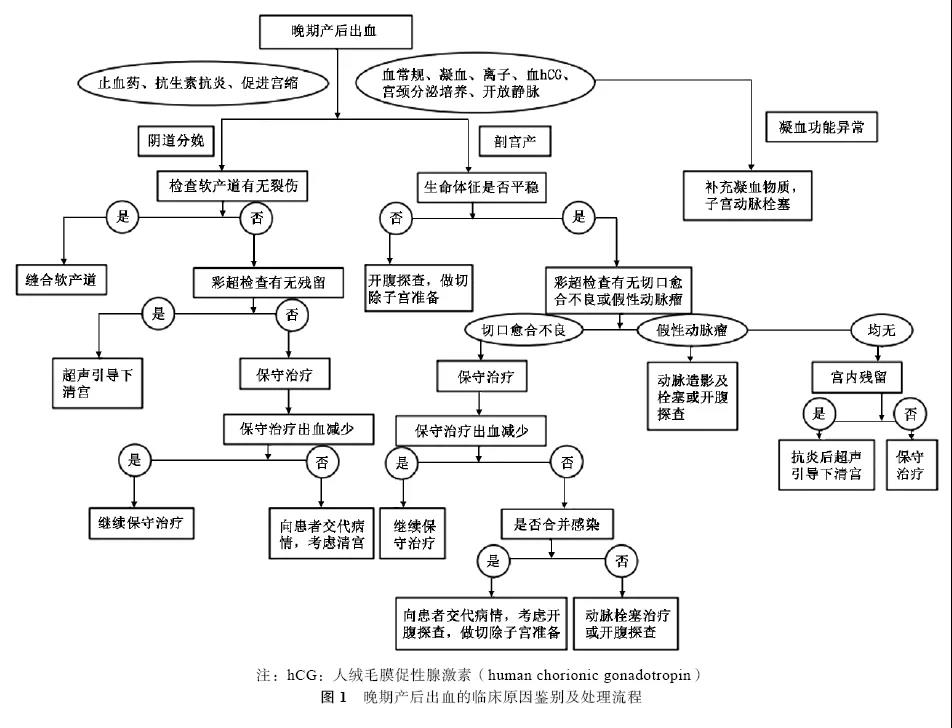
4、文末有笔者总结文献后,制作的晚期产后临床原因鉴别及处理流程图。
本文引用格式:曾桢,孙笑. 晚期产后出血的诊疗现状[J]. 中华围产医学杂志, 2017,20(2):143-145. DOI:10.3760/cma.j.issn.1007-9408.2017.02.016
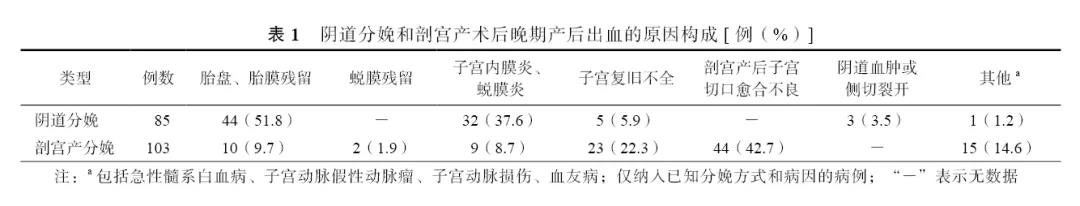
产后出血是引起孕产妇死亡的首要原因,约占19.7%[1]。临床上对于分娩24 h内出现的阴道出血警惕性较高,处理较积极,但对24 h后,即晚期产后出血的定义和处理原则尚不统一。随着剖宫产率上升,近年来晚期产后出血的原因构成亦有所变化。晚期产后出血发病率不高,临床表现差异大,临床处理尚缺乏可遵循的规范。现回顾近年来国内外的研究文献,通过阐述晚期产后出血的定义、发病率、原因构成及其临床处理,为临床规范诊疗提供依据。 一、晚期产后出血的定义 我国将产后24 h后、产褥期内发生的子宫大量出血称为晚期产后出血。晚期产后出血多见于产后1~2周,亦可推迟到产后2个月左右[2]。2006年,美国妇产科学会发布的“产后出血指南”中,将产后出血分为原发性及继发性,并将发生于产后24 h到6~12周之间者称为继发出血,即晚期产后出血[3]。可见美国对晚期产后出血的时限定义得更长。出血量方面,由于院外出血难以准确估算等原因,目前临床上并没有统一的规定。笔者认为,凡是阴道出血超过月经量,导致产妇出现临床症状、生命体征改变或出现血红蛋白水平降低等需临床干预情况者,均应归入晚期产后出血范畴。 二、晚期产后出血的发病率及原因 分析国内外近16年(2001年至2016年)资料较完整、文章质量较高的关于晚期产后出血的19篇文献报道[4-22]发现,发达国家晚期产后出血的发病率为0.5%~2%[23-24],我国晚期产后出血的发病率约为0.12%[4]。美国妇产科医师学会的临床指南中指出,晚期产后出血的常见原因包括胎盘附着部位复旧不良、妊娠物残留,以及感染和凝血功能障碍[3]。本研究检索到的19篇文献,共报道了晚期产后出血432例。其中,阴道分娩250例(57.9%),剖宫产182例(42.1%)。因各研究的入组标准存在差异,故分娩方式的分布差异仅供参考。在分娩方式及出血原因均有描述的文献中,胎盘、胎膜残留引起的阴道分娩后晚期产后出血最常见,占阴道分娩的51.7%(44/85);子宫切口愈合不良是导致剖宫产术后晚期产后出血的最主要原因,占剖宫产分娩的42.7%(44/103)。阴道分娩和剖宫产术后晚期产后出血的原因构成见表1。 剖宫产术后晚期产后出血尚有一个较少见、但近年来报道越来越多的病因,即假性动脉瘤[12,16-22]。假性动脉瘤是由于手术导致子宫动脉壁缺陷,动脉血可通过此缺陷弥散至邻近组织,导致血肿形成。血肿与子宫动脉之间形成连续性连接,子宫动脉提供持续的血流,即形成假性动脉瘤[19]。与真性动脉瘤相比,假性动脉瘤缺乏完整的3层子宫动脉壁。盆腔彩超及CT和MRI都有助于诊断假性动脉瘤。彩超提示内含湍流血流的高回声或中等回声血肿样结构,CT血管造影三维重建可以清晰显示血管走行部位的异常膨大[17]。此外,还有一些极罕见病因。Salman等[22]报道了1例血管性血友病患者的晚期产后出血,通过子宫动脉栓塞治愈。Sharma等[15]报道了1例急性髓系白血病患者晚期产后出血,因病情发展快,患者发病后很快死亡。 晚期产后出血诊断相对较易,但明确发生晚期产后出血原因较为困难。通过分析上述文献认为,晚期产后出血的常见原因中,阴道血肿或侧切裂开的诊断较容易,可以通过体格检查明确原因;胎盘、胎膜残留超声检查可提示宫腔内不均质回声团,行清宫术及病理检查可以明确诊断;子宫切口愈合不良者B超可提示切口处不均质回声团,如经积极保守治疗无效,行开腹探查术可见切口不同程度的组织坏死,子宫切除术后病理证实为子宫切口炎症、坏死溃疡;对子宫复旧过程中不能恢复到预期水平而出现阴道出血淋漓不净甚至大出血,又排除了胎盘蜕膜残留及感染者,为单纯子宫复旧不良。笔者经验认为,子宫内膜炎患者一般晚期产后出血可伴有发热、血常规白细胞计数的升高,抗炎效果满意,超声提示子宫内膜不均质,清宫病理提示大量白细胞浸润,故而晚期产后出血患者如伴有发热、血细胞计数升高的表现,则应考虑出血的主要病因为子宫内膜炎。 三、晚期产后出血的临床处理 1.保守治疗:文献报道,约一半的剖宫产切口愈合不良所致晚期产后出血患者可经保守治疗获得良好疗效[6,8],而由子宫复旧不全(包括阴道分娩或剖宫产术后)所致晚期产后出血,均经保守治疗治愈[4-5]。对于出血不多并怀疑宫内残留者,可先行抗感染、止血及促进宫缩等治疗,3~5 d后再行清宫术[5]。但应注意,剖宫产术后晚期产后出血患者如病因不明,不应盲目行清宫术[5]。 2.清宫术:本研究总结的文献中,共163例产妇行清宫术。病理结果支持的妊娠物残留者108例(66.3%),病理结果支持为子宫内膜炎者38例(3例合并残留及炎症),其余出血原因不清或未详述。文献报道中,1例清宫术后止血效果仍不佳,最终行子宫切除术[5],其余患者均于清宫术后好转。彩超提示宫内残留,或者保守治疗效果不佳时,可考虑行清宫术。一些病例在术中仅能吸出少量组织,但术后出血可迅速好转[3]。超声引导进一步提高了清宫术的有效性和安全性,故建议剖宫产术后行清宫术者在超声引导下完成,并避免搔刮切口[3,6]。 3.子宫动脉或髂内动脉栓塞术:行子宫动脉或髂内动脉栓塞术共109例,18例(16.5%)为剖宫产切口愈合不良,10例假性动脉瘤(9.2%),28例(25.7%)胎盘残留,3例(2.8%)软产道裂伤,2例(1.8%)血液病,6例(5.5%)子宫动静脉畸形,9例(8.3%)子宫动脉损伤,5例(4.6%)子宫复旧不良,19例未详述病因。详细描述转归者共88例,其中5例效果不佳而行子宫切除术(1例为切口感染坏死严重,1例为合并子宫动脉真性动脉瘤、栓塞止血效果不佳, 3例为止血效果不佳但未详述),其余83例均好转出院。 子宫或髂内动脉栓塞术可用于保守效果不佳,无清宫术指征,或晚期产后出血原因不明确的患者。这一术式的优势在于可以避免子宫切除,保留患者的生育功能[3],可以通过盆腔血管造影准确了解出血部位和出血情况,应用生物海绵或弹簧栓进行选择性治疗。宫缩乏力、下生殖道裂伤和胎盘植入异常所致产后出血患者可选择动脉栓塞治疗。假性动脉瘤所致的晚期产后出血接受动脉栓塞治疗可得到良好的效果,故有研究认为,在疑为假性动脉瘤的晚期产后出血患者中,应尽早行数字减影血管造影检查及血管栓塞治疗[9,18]。子宫动脉栓塞术治疗的并发症包括恶心、盆腔痛、荨麻疹及子宫坏死等,术后月经可正常恢复,有临床观察表明,接受过子宫动脉栓塞术的患者有正常妊娠能力[25]。但有文献报道,合并严重感染的晚期出血患者行栓塞术后,止血效果不佳,继发坏死,仍需行开腹手术切除子宫[5]。故认为,对合并感染的患者,应慎重考虑动脉栓塞。 4.子宫切除术:子宫切除术是晚期产后出血威胁生命,保守治疗或其他手术方式处理效果不佳时采用。文献中,有21例行子宫切除术。阴道产3例(3.7%),剖宫产16例(96.3%),另2例未介绍分娩方式。手术指征为剖宫产切口愈合不良15例(88.9%),其他治疗(如清宫或动脉栓塞)无效故行手术者4例(8%)(因部分患者行子宫切除术前曾行清宫术或动脉栓塞术,故按手术指征相加的例数之和大于患者总数)。行开腹子宫切除术或子宫次全切除术者,多为保守治疗无效,常合并组织坏死或感染者[5]。这些患者应及早手术[6]。在治疗过程中拟行手术治疗者,应在术前注意告知患者,有子宫切除的可能[3]。 5.其他治疗方式:假性血管瘤一旦诊断,有报道在超声引导下(经皮或经阴道)注射凝血酶而成功治愈[17]。但目前注射凝血酶治疗假性血管瘤的病例数有限,其安全性尚未得到充分评估。如考虑合并感染、突发大量阴道出血或考虑腹腔内出血,则应及时行开腹探查术。术前应向患者及家属交代,有行子宫切除术的可能,也可视术中情况考虑行保守的动脉结扎或切口清创缝合术[18,20-21]。 综上所述,晚期产后出血是较为常见的产科合并症。晚期产后出血的诊断相对不难,但病因较复杂。究其病因,阴道分娩者最常见为胎盘胎膜残留,而剖宫产术后最常见则为切口愈合不良。应积极鉴别导致出血的病因。清宫术不是常规治疗手段。如决定行清宫术,建议在超声引导下进行。动脉栓塞术对于阴道出血量较大,或反复出血者,是有效且能保留生育功能的手段。笔者总结文献,将晚期产后出血思路总结,如图1所示。对于一些原因不明者需考虑一些罕见的出血原因,如假性动脉瘤或血液系统疾病等。对生命体征不平稳、缺乏及时行动脉栓塞术的条件或合并感染者,应积极考虑开腹探查,并需交代有切除子宫之可能。 参考文献 [1]Say L, Chou D, Gemmill A, et al. Global causes of maternal death: a WHO systematic analysis[J]. Lancet Glob Health, 2014,2(6):e323-333. DOI: 10.1016/S2214-109X(14)70227-X. [2]丰有吉, 沈铿. 妇产科学.[M].2版. 北京: 人民卫生出版社: 2012:219-220. [3]ACOG Practice Bulletin: Clinical Management Guidelines for Obstetrician-Gynecologists Number 76, October 2006: postpartum hemorrhage[J]. Obstet Gynecol, 2006,108(4):1039-1047. [4]赵华东. 10年晚期产后出血临床分析[J].实用妇产科杂志, 2001, 17(3):156-157. DOI: 10.3969/j.issn.1003-6946.2001. 03.016. [5]郑红兵, 何福仙, 岳静, 等. 晚期产后出血114例临床分析[J].中国实用妇科与产科杂志,2002,18(6):345-346. DOI: 10. 3969/j.issn.1005-2216.2002.06.012. [6]贺晶, 胡文胜, 徐冬. 剖宫产术后晚期产后出血46例临床分析[J].中国实用妇科与产科杂志,2003,19(7):411-412. DOI: 10. 3969/j.issn.1005-2216.2003.07.013. [7]尉江平, 陈利形. 晚期产后出血42例临床分析[J].实用医学杂志, 2005, 21(21):2448. DOI: 10.3969/j.issn.1006-5725.2005. 21.060. [8] Lipère A, Pelissier A, Raimond E,et al.Delayed postpartum hemorrhage by traumatic lesion of uterine vessel without pseudo-aneurysm[J].Eur J Obstet Gynecol Reprod Biol. 2016,198:160-161. DOI: 10.1016/j.ejogrb.2015.10.005. [9]赵莉, 屈艳华. 剖宫产术后晚期产后出血12例临床分析[J].实用妇产科杂志,2009,25(5):317. DOI: 10.3969/j.issn.1003-6946.2009.05.027. [10]Cheong JY, Kong TW, Son JH, et al. Outcome of pelvic arterial embolization for postpartum hemorrhage: A retrospective review of 117 cases[J]. Obstet Gynecol Sci, 2014,57(1):17-27. DOI: 10.5468/ogs.2014.57.1.17. [11]Dossou M, Debost-Legrand A, Déchelotte P, et al.Severe secondary postpartum hemorrhage: a historical cohort. Birth. 2015, 42(2):149-155. DOI: 10.1111/birt.12164. [12]欧阳振波, 陈梅丽, 陈钰, 等. 子宫动脉假性动脉瘤致剖宫产术后晚期产后出血1例并文献复习[J].现代妇产科进展, 2015, (12):958-959. DOI: 10.13283/j.cnki.xdfckjz.2015.12.022. [13]赵超, 冯对平, 杨敏玲, 等. 子宫动脉栓塞治疗晚期产后出血27例临床分析[J].山西医科大学学报,2015,46(6):587-589. DOI: 10.13753/j.issn.1007-6611.2015.06.025. [14]Park HS, Shin JH, Yoon HK,et al. Transcatheter arterial embolization for secondary postpartum hemorrhage: outcome in 52 patients at a single tertiary referral center.J Vasc Interv Radiol. 2014, 25(11):1751-1757. DOI: 10.1016/j.jvir.2014.05. 009. [15]Sharma S, Pujani M, Tejwani N.Acute promyelocytic leukemia with an unusual presentation of secondary postpartum hemorrhage.Blood Res. 2013,48(4):299-300. DOI: 10.5045/br. 2013.48.4.299. [16]温弘, 陈璐, 贺晶, 等. 剖宫产术后子宫假性动脉瘤致晚期产后出血一例报告并文献复习[J].中华妇产科杂志, 2014, 49(9): 694-696. DOI: 10.3760/cma.j.issn.0529-567x.2014. 09.012. [17]Kovo M, Behar DJ, Friedman V, et al. Pelvic arterial pseudoaneurysm-a rare complication of Cesarean section: diagnosis and novel treatment[J]. Ultrasound Obstet Gynecol, 2007, 30(5):783-785. DOI: 10.1002/uog.5139. [18]Yeniel AO, Ergenoglu AM, Akdemir A, et al. Massive secondary postpartum hemorrhage with uterine artery pseudoaneurysm after cesarean section[J]. Case Rep Obstet Gynecol, 2013, 2013:285846. DOI: 10.1155/2013/285846. [19]Kuwata T, Matsubara S, Kaneko Y, et al. Asymptomatic uterine artery pseudoaneurysm after cesarean section[J]. J Obstet Gynaecol Res, 2010, 36(2):405-410. DOI: 10.1111/j.1447-0756. 2009.01134.x. [20]Eason DE, Tank RA. Avoidable morbidity in a patient with pseudoaneurysm of the uterine artery after cesarean section[J]. J Clin Ultrasound, 2006,34(8):407-411. DOI: 10.1002/jcu.20259. [21]Henrich W, Fuchs I, Luttkus A, et al. Pseudoaneurysm of the uterine artery after cesarean delivery: sonographic diagnosis and treatment[J]. J Ultrasound Med, 2002,21(12):1431-1434. [22]Salman MC, Cil B, Esin S, et al. Late postpartum hemorrhage due to von Willebrand disease managed with uterine artery embolization[J]. Obstet Gynecol, 2008,111(2 Pt 2):573-575. DOI: 10.1097/01.AOG.0000292091.68304.f1. [23]Hoveyda F, MacKenzie IZ. Secondary postpartum haemorrhage: incidence, morbidity and current management[J]. BJOG, 2001, 108(9):927-930. [24]Alexander J, Thomas P, Sanghera J. Treatments for secondary postpartum haemorrhage[J]. Cochrane Database Syst Rev, 2002, (1):CD002867. DOI: 10.1002/14651858.CD002867. [25]Descargues G, Mauger TF, Douvrin F, et al. Menses, fertility and pregnancy after arterial embolization for the control of postpartum haemorrhage[J]. Hum Reprod, 2004,19(2):339-343.