中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
新生儿动脉缺血性脑卒中远期神经发育结局及影响因素分析
摘要
目的 探讨新生儿动脉缺血性脑卒中(neonatal arterial ischemic stroke,NAIS)远期神经发育结局及其影响因素,为临床早期干预及多学科管理提供依据。
方法 回顾性分析2017年1月至2024年7月深圳市儿童医院新生儿科收治的NAIS患儿临床资料,包括人口学特征、急性期临床表现、颅脑磁共振成像(magnetic resonance imaging,MRI)、振幅整合脑电图(amplitude-integrated electroencephalography,aEEG)、新生儿期神经发育评估结果及潜在危险因素。根据2岁后的末次神经发育评估结果及专科诊断分为神经发育结局正常组与结局不良组。采用单因素分析及多因素logistic回归分析探讨神经发育不良结局的危险因素。
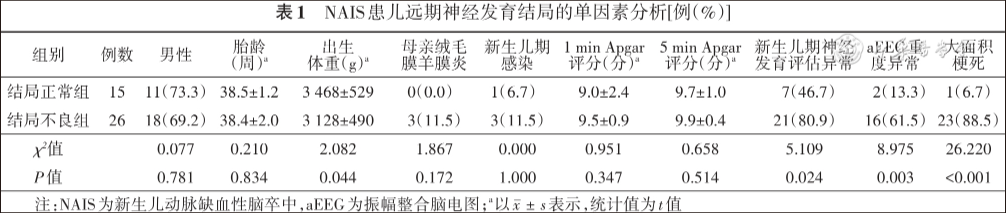
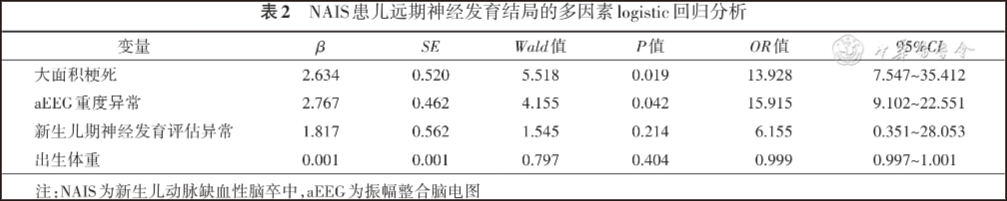
结果 共纳入NAIS患儿41例,梗死最常发生于左侧大脑(61.0%),中位随访年龄41个月,结局正常组15例,结局不良组26例(63.4%)。神经发育不良结局包括脑性瘫痪48.7%(20/41)、言语功能障碍24.3%(10/41)、认知功能障碍21.9%(9/41)、运动发育迟缓14.6%(6/41)、癫痫9.8%(4/41)。38例患儿有急性期症状,其中92.1%于生后72 h内发病,最常见症状为惊厥(78.9%)。单因素分析显示,结局不良组出生体重更低[(3 128±490)g 比(3 468±529)g],大面积梗死灶(88.5%比6.7%)、aEEG重度异常(61.5%比13.3%)及新生儿期神经发育评估异常(80.8%比46.7%)比例远高于结局正常组( P<0.05)。多因素分析显示,大面积梗死( OR=13.928,95% CI 7.547~35.412)和aEEG重度异常( OR=15.915,95% CI 9.102~22.551)是神经发育不良结局的独立危险因素( P<0.05)。
结论 NAIS患儿远期神经发育不良结局发生率高,脑性瘫痪及言语和认知功能障碍为主要后遗症。大面积梗死灶与急性期aEEG重度异常是神经发育不良结局的独立危险因素。
新生儿动脉缺血性脑卒中(neonatal arterial ischemic stroke,NAIS)指新生儿大脑动脉一个或多个分支发生梗死,导致相应供血区域脑组织出现的缺血性损伤。其发病率为1/10 000~1/3 000,是新生儿期最常见的获得性脑损伤类型之一[1]。该病发病机制复杂,可能与围产期缺氧、胎盘功能异常、血栓形成或遗传等多种因素相关[2]。随着新生儿重症监护技术的进步,NAIS急性期病死率显著下降,但其远期并发症仍对儿童健康构成严重威胁。有研究表明,NAIS患儿婴幼儿期和学龄前期神经功能障碍比例可达54%和30%~60%,其中运动障碍和认知损害尤为突出[3,4]。因此探讨NAIS患儿远期预后,并分析预后影响因素,对于早期干预及功能恢复有着重要的临床意义。本研究回顾性分析NAIS患儿的临床特征及神经发育随访数据,以期为疾病的多学科管理及早期干预提供依据。
对象和方法
一、研究对象
选择2017年1月至2024年7月深圳市儿童医院新生儿科收治的NAIS患儿进行回顾性研究。纳入标准:(1)起病日龄0~28 d,明确诊断NAIS;(2)临床资料完整,随访时间大于24个月。排除标准:(1)明确诊断为遗传代谢性疾病;(2)合并多小脑回、巨脑回、无脑回、脑积水等颅脑发育畸形;(3)合并呼吸、循环或消化系统先天性畸形。本研究通过深圳市儿童医院医学伦理委员会批准(202403202)。依据2岁后的末次神经发育评估及专科诊断分为神经发育结局正常组与不良组。
二、研究方法
1.资料收集:通过查阅电子病历系统收集患儿临床资料,包括人口学资料(性别、胎龄、出生体重、分娩方式)、1 min及5 min Apgar评分、临床表现(起病日龄、症状及体征)、颅脑磁共振成像(magnetic resonance imaging, MRI)结果、新生儿期神经发育评估结果、振幅整合脑电图(amplitude-integrated electroencephalography, aEEG)结果、是否合并败血症或颅内感染、母亲是否有绒毛膜羊膜炎。
2.神经发育评估数据收集:由我院新生儿科、康复科、儿童保健科、神经内科组成的脑损伤高危儿康复管理多学科团队共同完成NAIS随访。6月龄内每1~2个月随访1次,7月龄至1岁每2~3个月随访1次,1岁以上每3~6个月随访1次,在此基础上结合个体情况酌情调整。随访内容包括体格生长与营养、神经系统查体,神经心理行为发育、并发症等,根据病情需要复查颅脑MRI、脑电图等。于6、12、18、24、36月龄采用Gesell发育量表中文修订版进行神经发育评估,包括粗大运动、精细运动、适应能力、语言、个人社交5个能区,结果以发育商(developmental quotient,DQ)表示。随访过程中,如神经系统查体异常或评估存在任一能区功能障碍,则转至康复医学科进行康复治疗。
3.相关定义及诊断标准:(1)NAIS:参照《新生儿动脉缺血性脑卒中临床诊治专家共识》[5]。(2)梗死灶面积判断:参照Pabst等[6]提出的分类方法,梗死灶责任血管为大脑中动脉的M1段,或皮质支与深穿支同时受累,则定义为大面积梗死;梗死灶责任血管为大脑中动脉M2、M3、M4段、皮质支、深穿支、大脑前动脉、大脑后动脉单独受累时,划为小面积梗死。(3)新生儿期感染:指生后28 d内发生的新生儿败血症、颅内感染。(4)新生儿期神经发育评估异常:患儿住院期间首次新生儿行为神经测定评分≤35分或婴儿运动能力测试评分百分位<10%为评估异常[7]。(5)aEEG异常分度:根据首次检查结果,由脑电图室高年资主治医师参照《新生儿振幅整合脑电图临床应用中国专家共识(2023)》评价标准[8],综合aEEG的背景活动、睡眠周期及有无惊厥进行总体评估,分为正常、轻度异常和重度异常。(6)神经发育不良:采用患儿2岁后的末次随访评估数据,满足脑性瘫痪(简称脑瘫)、运动发育迟缓、认知功能障碍、言语功能障碍、癫痫中一项或多项,即为神经发育不良。Gesell量表评估如DQ≤75,则定义为该能区功能障碍[9]。存在运动功能障碍患儿,脑瘫由康复科高年资主治医师参考《中国脑性瘫痪康复指南(2022)》诊断[10],并进一步分类为脑瘫或运动发育迟缓。新生儿期后的癫痫由神经内科高级职称医师作出诊断。
三、统计学方法
应用SPSS 26.0统计软件进行数据分析。符合正态分布的计量资料以均值±标准差表示,组间比较采用两独立样本 t检验。计数资料以例(%)表示,组间比较采用χ²检验。将单因素分析中差异有统计学意义的因素纳入多因素logistic回归模型,计算相对危险度(OR值),P<0.05为差异有统计学意义。
结 果
一、一般结果
研究期间共收治15 690例新生儿,诊断NAIS 47例,2例因随访时间不足、3例因失访未纳入,因合并染色体病排除1例,最终纳入分析41例,男29例,女12例,中位末次随访年龄41个月(24~73个月)。27例(65.9%)经剖宫产娩出,胎龄(38.4±1.7)周,出生体重(3 252±525)g。失访3例患儿的男性比例、胎龄、出生体重、1 min Apgar评分、新生儿期发育评估异常、大面积梗死比例与纳入的41例患儿比较,差异无统计学意义(P>0.05)。
二、临床表现和影像学检查结果
41例患儿中,38例(92.7%)有急性期症状,起病时间为生后0~11 d,92.1%的患儿(35/38)在72 h以内发病。最常见症状为惊厥(78.9%),主要表现为单个肢体或单侧肢体阵挛;8例(21.1%)存在呼吸异常,如脉搏氧饱和度下降、气促、发绀、反复呼吸暂停;6例(15.8%)伴随精神异常,主要表现为易激惹、嗜睡、反应差;5例(13.2%)有消化系统症状,如呕吐、纳差。3例无急性期症状患儿因新生儿窒息住院,于3~6日龄行颅脑超声检查时发现。
41例患儿均完善颅脑MRI检查,其中3例于出院后门诊完善。梗死灶位于左侧25例(61.0%),右侧13例(31.7%),双侧3例(7.3%),神经发育不良结局比例分别为72.0%、46.2%、66.7%,差异无统计学意义(χ²=2.477, P=0.290)。在受累血管分布方面,集中在大脑中动脉36例(87.8%),大脑前动脉、大脑后动脉各2例(4.9%),1例(2.4%)为大脑中动脉及大脑前动脉同时受累。
三、康复干预及远期神经发育结局
41例NAIS患儿中,21例(51.2%)于新生儿科住院期间进行早期干预和康复(高压氧治疗、运动治疗),37例(90.2%)患儿家长在出院当天接受康复培训后实施家庭早期干预,32例(78.0%)患儿于医疗机构接受过不同时长的运动治疗及物理治疗。
发生神经发育不良结局26例(63.4%),其中脑瘫20例(48.8%),言语功能障碍10例(24.3%),认知功能障碍9例(21.9%),运动发育迟缓6例(14.6%),癫痫4例(9.8%),诊断中位年龄分别为7月龄、28.3月龄、17月龄、9月龄、5.5月龄。20例脑瘫患儿中痉挛型偏瘫19例,痉挛型双瘫1例。4例癫痫患儿中,2例为婴儿痉挛症,起病年龄分别为5月龄、6月龄,MRI显示梗死范围累及额叶、颞叶、顶叶、岛叶及基底节区,代谢病筛查及全基因组测序均未见异常,服用2种抗癫痫药物可控制发作;1例发作形式为局灶性发作,首次发病年龄为3岁2个月,单药可控制;1例患儿存在局灶性发作与痉挛发作2种形式,为药物难治性癫痫。此外2例患儿分别于1岁2个月、2岁诊断热性惊厥。
四、远期神经发育结局影响因素单因素分析
神经发育结局不良组26例,结局正常组15例。结局不良组出生体重低于结局正常组,aEEG重度异常、大面积梗死、新生儿期神经发育评估异常比例均高于结局正常组,差异有统计学意义(P<0.05)。两组性别、胎龄、母亲绒毛膜羊膜炎、新生儿期感染、1 min和5 min Apgar评分比较,差异均无统计学意义(P>0.05)。见表1。
五、远期神经发育结局影响因素多因素分析
多因素logistic回归分析显示,大面积梗死、aEEG重度异常是影响NAIS神经发育结局的独立影响因素( P<0.05);新生儿期神经发育评估异常、出生体重不是神经发育结局的独立影响因素(P>0.05)。见表2。
讨 论
一、NAIS临床特征与影像学表现
本研究结果表明,72 h内惊厥是NAIS急性期最常见症状,其发作形式以单肢/偏侧肢体阵挛为主,与既往文献报道一致[1,3,10]。除惊厥外,患儿还可出现呼吸异常、精神状态改变和消化系统症状,及时评估与筛查有助于早期发现NAIS。在影像学表现方面,缺血性病变常累及左侧大脑,与前期研究结论一致[11,12,13]。这可能与胎儿期从脐静脉移行的胎盘血栓会优先通过卵圆孔栓塞至左大脑半球有关[14]。也有研究推测这一差异与血管结构、血流动力学不对称及成熟度差异有关[15]。
二、NAIS远期神经发育结局分析
本研究病例中远期神经发育不良结局的比例为63.4%,与既往多项文献报道的比例接近[4,13,16]。也有多中心研究报道的比例仅11%,远低于本研究结果,考虑可能与随访时间相关,该研究中位随访年龄为18月龄,而认知功能及语言表达在2岁后发展迅速,该时间段脑瘫可大部分被诊断,但认知、言语功能障碍可能会被低估[17]。既往报道NAIS脑瘫发生率为30%~68%[4,18,19]。本研究中脑瘫发生率为48.7%,痉挛型偏瘫为主(19/20)。对于痉挛型偏瘫儿童,手功能是影响日常活动的关键因素,而康复治疗可显著提高运动功能,且因婴儿大脑可塑性较强,干预越早、预后越佳[20,21,22]。因此对NAIS患儿的随访中,由新生儿科、神经内科、康复医学科等多学科参与管理尤为重要。本研究中一半以上病例接受了康复治疗,但不同患儿康复干预方案不同,如干预时机、干预强度、干预方法,难以通过统计学方法控制混杂因素,因此未能进一步分析早期康复与神经发育结局的因果关联,未来需通过前瞻性队列研究设计标准化干预方案,探索早期康复对NAIS患儿运动及认知功能的保护作用。
本研究发现NAIS患儿认知与言语功能障碍发生率分别为21.9%和24.3%,与Elgendy等[23]的研究数据18%、21%相近。本研究中位随访年龄41个月,而儿童在学龄期(>6岁)高阶认知需求激增,可能会暴露更多的缺陷(如执行功能障碍、学习障碍、注意缺陷多动障碍等)。NAIS患儿的神经发育轨迹呈动态演变,早期轻微缺陷可能在神经网络成熟过程中被放大[24],因此需重视康复干预及教育支持的潜在效果。一项研究对205例NAIS患儿5~7岁时的生长发育状况进行追踪,结果显示>80%的患儿最终可融入常规教育并维持良好的生活质量,仅10%存在智力发育障碍或中重度脑瘫[25]。
本研究中癫痫发生率为9.8%,与Mackay等[26]的研究接近,但低于Bektaş等[27]报道的54%,这一差异可能与样本量及随访时间相关。值得注意的是,本研究中4例癫痫患儿中3例出现痉挛性发作,尽管2例患儿应用两种抗癫痫药物后可控制发作,但仍存在重度认知功能障碍。既往有研究分析婴儿痉挛症病因中NAIS约占10%,但其病理生理机制尚未完全阐明[28]。Srivastava等[29]回顾性分析9例NAIS后婴儿痉挛症的影像学特点,推测大脑深层结构(丘脑、基底节区)损害是婴儿痉挛症的独立风险因素。本研究中2例婴儿痉挛症患儿MRI亦有基底节区受累,与上述研究一致。婴儿痉挛症远期神经发育结局较差,对NAIS患儿随访时需警惕继发性癫痫的发生,尽早规范治疗。
三、NAIS预后影响因素探讨
本研究显示,大面积梗死灶是神经发育不良结局的独立影响因素,大面积梗死灶常累及皮质脊髓束通路、深部脑结构,而这些区域与脑瘫、认知功能障碍的发生密切相关。近期一项meta分析显示,小面积梗死患儿脑瘫/偏瘫风险(RR=0.263)和癫痫风险(RR=0.182)均较大面积梗死灶低[6]。Vojcek等[16]随访了70例NAIS患儿,中位年龄为60月龄,发现大脑中动脉主干梗死婴儿总体不良结局的风险增加(OR=9.1),且脑瘫风险特别高(OR=55.9)。因此临床上对大面积梗死灶患儿应制定个性化的治疗和管理计划,尤其是在急性期进行恰当的干预。
近年来aEEG越来越多地应用于新生儿脑病的诊断及神经发育的预测[30,31,32]。研究显示,单独采用aEEG评估预测新生儿脑损伤的神经发育预后有较高的临床价值[33,34,35],aEEG联合MRI影像学评估对窒息早产儿脑损伤的神经行为发育预测有良好的敏感性[36],但应用于NAIS人群的报道较为少见。Wagenaar等[37]的一项前瞻性队列研究分析了aEEG背景活动的动态变化,发现患侧半球恢复正常连续电压背景活动的时间延长、成熟睡眠周期延迟出现,会增加脑瘫及认知功能障碍发生风险。本研究结果显示,急性期aEEG重度异常患儿的神经发育不良风险远高于轻度异常患儿(OR=15.915),这对于早期评估NAIS患儿发育提供了可靠的依据,有助于筛选需早期干预的人群,值得临床推荐。
四、结语
NAIS远期神经发育不良结局发生率高,临床上对于大面积梗死灶、急性期重度异常aEEG的NAIS患儿需高度重视、密切随访,建立多学科管理机制,予早期、个性化干预,减少严重后遗症的发生。同时,本研究也存在一定的局限性,因NAIS发病率低,作为单中心研究,样本量较小,希望未来在多中心合作下,设计前瞻性研究,联合功能影像技术,深入解析神经可塑性代偿机制,为个体化康复方案的制定提供依据。
引用本文: 李庆云,王景刚,韦羡萍,等. 新生儿动脉缺血性脑卒中远期神经发育结局及影响因素分析[J]. 中华新生儿科杂志(中英文),2025,40(09):529-534.DOI:10.3760/cma.j.cn101451-20250227-00055.
