中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
胎龄<32周早产儿喂养不耐受情况回顾性分析
摘要
目的
探讨胎龄<32周早产儿喂养不耐受的发病特点和影响因素。
方法
对2018年1月至2019年1月广州医科大学附属第三医院新生儿科收治的胎龄<32周早产儿进行回顾性分析,按照喂养耐受性分为喂养耐受组(FT组)、生后1周内出现喂养不耐受组(1周内FI组)、出生1周后出现喂养不耐受组(1周后FI组)3组,比较3组早产儿肠内喂养期间的临床表现和相关诊疗措施,分析喂养不耐受的发病特点和影响因素。
结果
(1)共纳入胎龄<32周早产儿161例,发生喂养不耐受108例(67.1%),多发生于生后2周内,1周内出现的喂养不耐受以腹胀(58.3%,42/72)、残奶多(52.8%,38/72)为突出表现,1周后出现的喂养不耐受以腹胀(86.1%,31/36)、大便潜血(80.6%,29/36)为突出表现;24.1%(26/108)喂养不耐受总时间≥2周;(2)FT组中胎龄<28周、出生体重<1 000 g、生后1周内有严重感染或败血症、胎粪排出延迟、生后2周内连续使用抗生素比例均低于两个FI组,住院期间输血次数少于两个FI组,差异有统计学意义(P<0.05);1周内FI组第1周使用有创+无创通气比例大于1周后FI组和FT组,1周内FI组和FT组第2周及以后超3 d不排便比例小于1周后FI组,差异有统计学意义(P<0.05)。(3)动脉导管未闭、胎粪排出延迟是1周内发生喂养不耐受的危险因素(OR=5.814, 95%CI 1.335~25.318;OR=3.860, 95%CI 1.009~10.997);出生体重大是1周后发生喂养不耐受的保护因素(1 000~1 250 g:OR=0.044,95%CI 0.003~0.609;1 250~1 500 g:OR=0.049,95%CI 0.003~0.748),生后第1周使用有创+无创通气是1周后发生喂养不耐受的保护因素(OR=0.074, 95%CI 0.012~0.450)。
结论
胎龄<32周早产儿喂养不耐受发生率较高;1周内以腹胀、残奶多为主,1周后以腹胀、大便潜血为主;动脉导管未闭、胎粪排出延迟可能是1周内发生喂养不耐受的危险因素,出生体重大、生后第1周使用有创+无创辅助通气可能是1周后喂养不耐受的保护因素。
喂养不耐受(feeding intolerance,FI)是新生儿重症监护病房(neonatal intensive care unit,NICU)早产儿常见消化系统问题,但是早产儿FI的诊断仍无统一标准,国内外研究纳入的对象主要为胎龄<37周的早产儿,对胎龄<32周早产儿FI的相关研究报道不多。胎龄<32周早产儿因平滑肌发育不成熟、胃肠道激素水平及消化酶活性低、胃肠道功能不成熟等特点,FI更为突出,目前的诊断标准是否适用于这些早产儿仍不清楚。本研究回顾性分析我院2018年1月至2019年1月收治的胎龄<32周早产儿的肠内喂养情况,参照目前早产儿FI常用诊断标准,了解胎龄<32周早产儿FI的发生率、临床表现、影响因素,以期为以后制定相关诊疗方案提供依据。
对象和方法
一、研究对象
选取2018年1月至2019年1月本院NICU收治并存活出院的胎龄<32周早产儿为研究对象。入选标准:(1)生后即收入我院;(2)出生胎龄<32周且出生体重<1 500 g;(3)达到完全经口喂养,出院前生命体征平稳。排除标准:(1)有先天性遗传代谢病、青紫型先天性心脏病、先天性胃肠道畸形;(2)住院期间因治疗需长时间禁食者(包括坏死性小肠结肠炎和其他疾病导致);(3)情况不详(包括疾病和用药情况)产妇所生早产儿;(4)未达足量喂养,体重低于2 000 g,疾病尚未治愈,家属签字出院或家属不配合积极救治者。
二、研究方法
1.分组:
本研究为回顾性分析,入组早产儿分为3组,喂养耐受(feeding tolerance,FT)组和出生1周内出现FI组(1周内FI组)和出生1周后出现FI组(1周后FI组)。FI诊断标准:(1)喂养3 h后胃内残留量仍大于上次喂养量的50%,且每次喂养量均不小于下列各体重范围的最低喂养量(<500 g:2 ml,500~749 g:3 ml,750~1 000 g:4 ml,>1 000 g:5 ml);(2)呕吐≥3次/d;(3)胃残液或呕吐物为咖啡样液体;(4)禁食>2次/d;(5)腹胀(腹围24 h内增加≥1.5 cm,有肠型)、胃内残留或呕吐胆汁样物、大便潜血阳性均需同时合并其他FI症状。符合上述情况之一诊断为FI[1,2]。
2.资料收集:
早产儿出生情况,包括性别、胎龄、出生体重、分娩方式、Apgar评分、母亲疾病、住院期间肠内喂养情况,肠内喂养期间不良反应(包括症状、体征和实验室检查结果),住院期间早产儿主要疾病和相关诊疗措施等。
3.肠内喂养不顺利早产儿的临床处理:
(1)胃残余奶量<4 ml/kg,或胃残留量为喂养量的30%~50%,腹部无特殊情况,继续喂养,密切观察;(2)胃残余奶量>5 ml/kg或大于喂养量的50%,推回残余奶量为摄入奶量的50%,如果下一餐再次发生这种情况,停喂1餐;(3)如胃残留液或呕吐物有咖啡样液体,暂禁食;(4)腹围增加≥1.5 cm时,减少奶量或停喂1次,腹胀改善后继续原喂养方案;(5)呕吐>3次/d,不增加奶量,或减少奶量,予左侧卧位,若下一餐仍无改善,依照胃肠道情况暂禁食;(6)便血或大便潜血阳性时至少停喂1次,之后酌情开奶[3,4]。
4.其他相关指标定义:
(1)达足量肠内营养时间为肠内喂养达150 ml/(kg·d)的日龄[2];(2)胎粪排出延迟指生后首次排便日龄>48 h;(3)坏死性小肠结肠炎(necrotizing enterocolitis,NEC)、败血症等疾病诊断标准参考《实用新生儿学》第4版[5];(4)小于胎龄儿为出生体重小于相应胎龄新生儿体重第10百分位,不同胎龄早产儿生长指标评价参考2013版Feton曲线[4];(5)住院期间体重增长速率:[1 000×ln(出院体重/出生体重)]/(出院日龄-恢复出生体重日龄),单位g/(kg·d) [6];(6)妊娠期糖尿病、绒毛膜羊膜炎、妊娠期高血压等疾病的诊断标准参照《妇产科学》第8版[7]。
5.喂养策略:
本研究中早产儿均以配方奶开奶,住院期间配方奶热卡80 kcal/100 ml,喂养间隔时间3 h,生后前2周超过90%的早产儿以配方奶喂养为主。
三、统计学方法
应用SPSS 20.0统计软件进行分析。正态分布的计量资料以±s表示,组间比较采用单因素方差分析,两两比较采用t检验;非正态分布的计量资料以M(Q1,Q3)表示,组间比较采用Kruskal-Wallis秩和检验;计数资料以例(%)表示,组间比较采用χ2检验;多因素分析采用Logistic回归分析。P<0.05为差异有统计学意义。
结果
一、一般情况
2018年1月至2019年1月我院新生儿科共收治胎龄<32周早产儿205例,剔除因外科情况转院治疗3例、家人放弃治疗或其他非肠道源性疾病死亡36例、疑似NEC 5例,共纳入研究161例。发生FI 108例(67.1%),其中1周内FI组72例,1周后FI组36例;FT组53例。3组患儿性别、分娩方式、1 min Apgar评分≤7分、胎儿宫内窘迫、有宫内感染高危因素(胎膜早破、母亲绒毛膜羊膜炎、羊水浑浊)、母亲孕期疾病(子痫或高血压、妊娠期糖尿病)比较差异均无统计学意义(P>0.05)。两个FI组超低出生体重儿和胎龄<28周早产儿比例高于FT组,差异有统计学意义(P<0.05);两个FI组之间出生体重和胎龄分布比较,差异无统计学意义(P>0.05)。见表1。
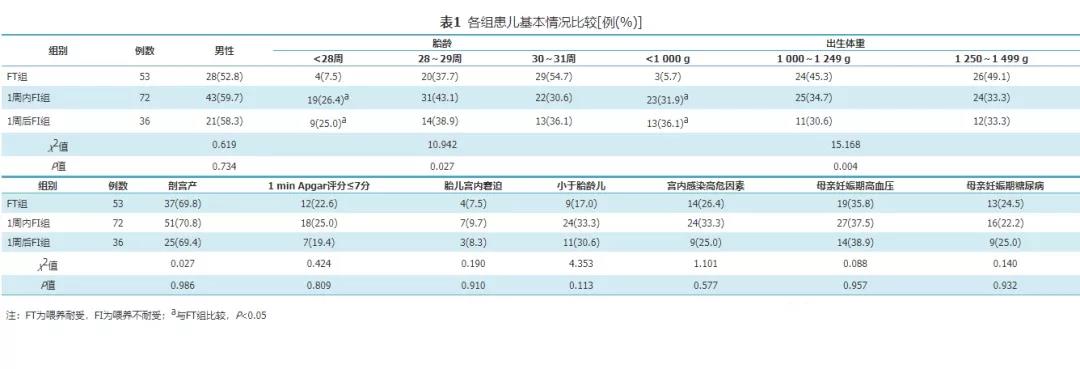
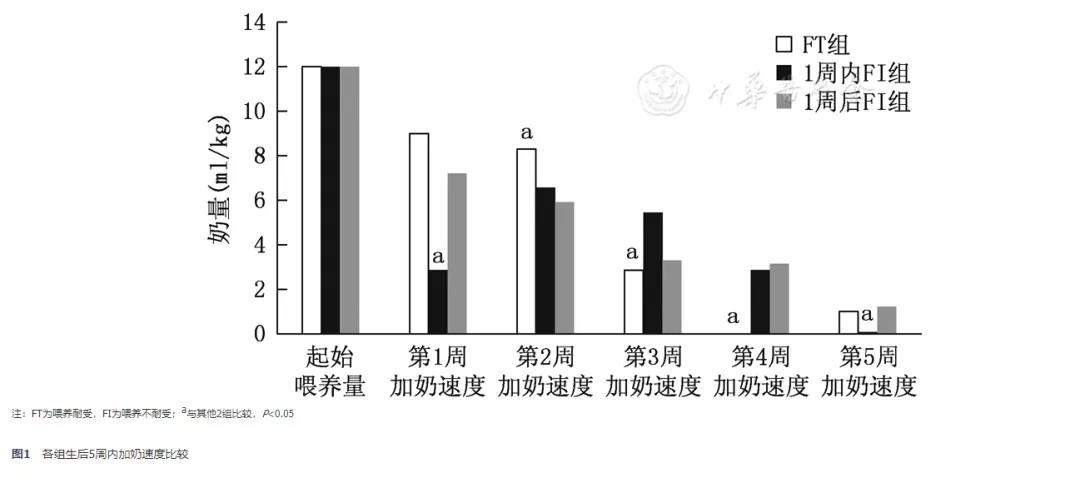
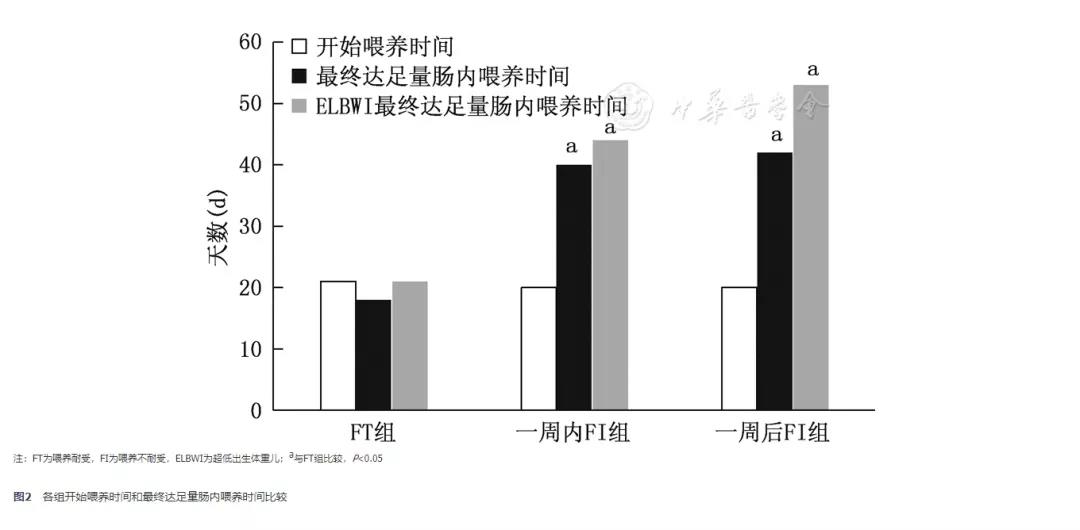
二、住院期间肠内喂养情况
两个FI组患儿生后第1、2周加奶速度低于FT组,第3、4周加奶速度高于FT组,1周内FI组第1、5周加奶速度低于其他两组;两个FI组达足量肠内喂养时间、超低出生体重儿达足量肠内喂养时间均晚于FT组,差异均有统计学意义(P<0.05)。两个FI组第2~4周加奶速度和达足量肠内喂养时间、3组患儿开奶时间和起始喂养量比较,差异均无统计学意义(P>0.05)。见图1、图2。
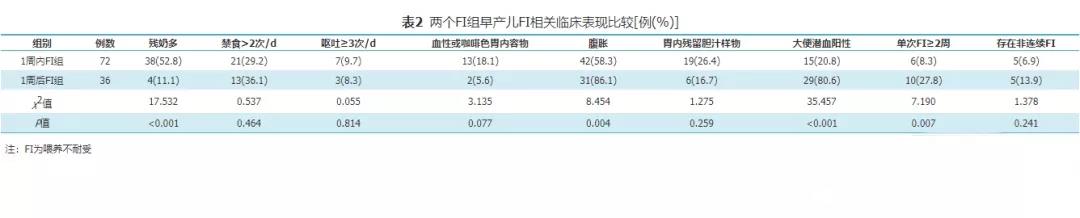
三、FI组早产儿FI相关临床表现
FI多于生后1周内出现,9.3%(10/108)在FI改善后再次出现FI,14.8%(16/108)单次FI持续时间≥2周,且多发生在于1周后FI组中,24.1%(26/108)FI总时间≥2周。FI的相关表现中,1周内FI组主要以腹胀、残奶多为主,1周后FI组以腹胀、大便潜血为主;两组间禁食>2次/d、呕吐≥3次/d、血性或咖啡色胃内容物、胃内残留胆汁样物等表现的差异无统计学意义(P>0.05)。见表2。
四、3组早产儿住院期间诊疗情况及肠道相关症状
两个FI组患儿1周内有严重感染或败血症、胎粪排出延迟、生后2周连续使用抗生素的比例和住院期间平均输血次数均大于FT组,差异有统计学意义(P<0.05),两个FI组之间差异无统计学意义(P>0.05);1周后FI组第1周有创+无创通气比例小于其他两组,第2周及以后超3 d不排便比例大于其他两组,差异有统计学意义(P<0.05),其他两组之间差异无统计学意义(P>0.05)。3组患儿中生后1周内有动脉导管未闭、使用布洛芬及生后2周内动脉导管闭合率、第1周纯无创通气、第1周超过3 d不排便、生后2周内使用脐静脉导管的比例差异无统计学意义(P>0.05)。见表3。
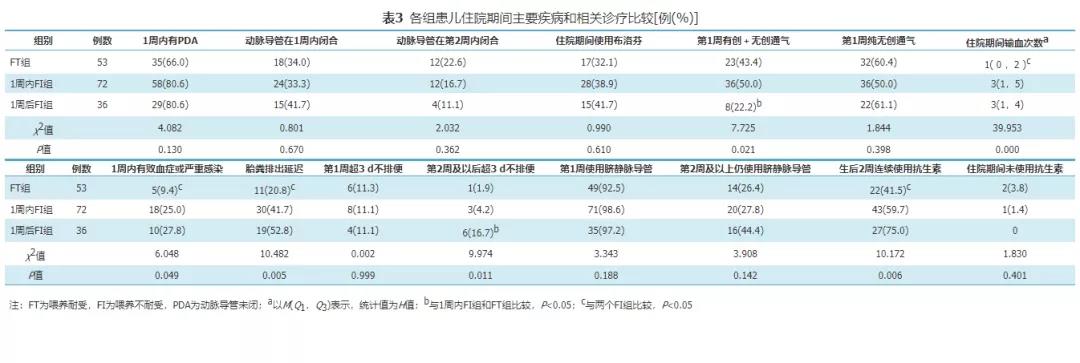
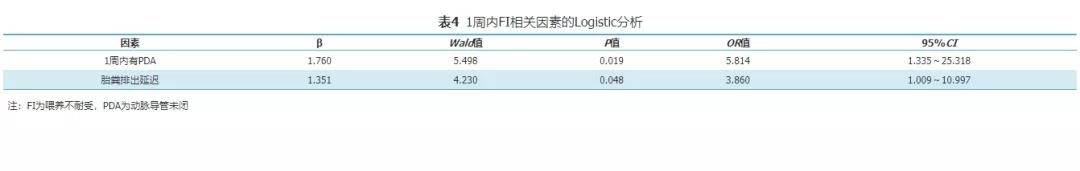
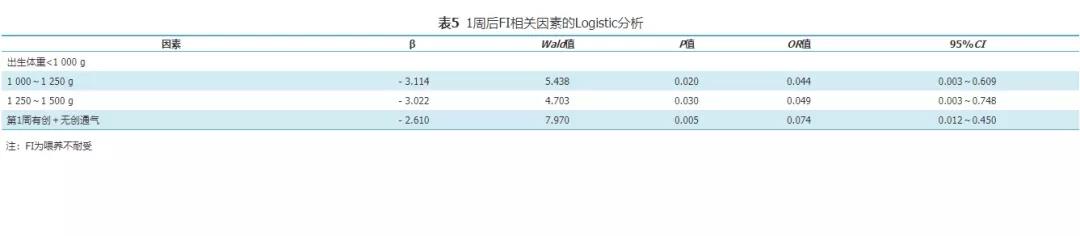
五、FI相关因素的Logistic回归分析
对1周内FI组和1周后FI组相关因素进行Logistic回归分析结果显示,1周内有动脉导管未闭、胎粪排出延迟是1周内发生FI的危险因素;出生体重大、第1周有创+无创通气是1周后发生FI的保护因素。见表4、表5。
讨论
早产儿对肠道营养的耐受性依赖于胃肠功能的成熟度。研究表明,胎龄<32周早产儿的消化道解剖和功能特点决定了其发生FI的几率较高[8,9,10,11],剖宫产、入住NICU、禁食及应用抗生素可使早产儿肠道菌群定植模式发生异常,更易发生FI和新生儿NEC[11,12]。余章斌等[13]Meta分析指出,我国早产儿FI与出生体重、胎龄、使用氨茶碱、开奶时间、出生窒息、机械通气、胎儿宫内窘迫等因素密切相关。
目前国内外对于早产儿FI仍无统一诊断标准,公认的相关指标有腹胀、呕吐、残奶多、胃内残留物性状异常、大便潜血阳性等,但这些症状均受多种因素影响,并非FI的特有指标[2,14,15,16]。本研究综合既往研究结果,参考实用新生儿学第4版[5]、2015年欧洲极低出生体重儿喂养指南[2]和2017年张亚芥等[1]使用的标准,对本院胎龄<32周早产儿进行喂养耐受性分析。
李正红等[17]报道极低出生体重儿FI发生率为55%,常艳美等[18]报道的比例则高达69.2%,Rosen[19]研究显示早产儿FI发生率为25%左右。胎龄越小、出生体重越低的早产儿FI发生率越高,而小于胎龄早产儿发生FI的几率更高[20,21,22]。本研究中3组早产儿加奶速度均远低于2015欧洲极低出生体重儿喂养指南中推荐的加奶速度(出生体重<1 000 g每日加奶15~20 ml/kg,出生体重≥1000 g每日加奶30 ml/kg),但FI发生率仍为67.1%,高于国内外多数研究报道,可能与本研究对象胎龄<32周、小于胎龄儿比例较高、大部分早产儿以配方奶开奶并以其为主要奶源,以及FI诊断标准不同有关。
关于FI的临床表现,国内外文献报道较多,但尚无统一结论,主要以腹胀[21,23]、胃潴留[17,24]为主要表现。唐振等[25]研究发现生后3 d内FI以呕吐出现最早[23.0(13.0~25.0)h],胃潴留次之[24.0(14.0~40.0)h],腹胀最晚[47.0 (25.5~89.5)h]。本研究中FI于1周内出现占66.7%,以腹胀、残奶多为主;1周后出现占33.3%,以腹胀、大便潜血为主,与既往研究相似。本研究中以呕吐为主要表现的早产儿较少,可能与多是鼻饲喂养、临床及时干预,如间歇停喂、减少奶量甚至禁食有关;而腹胀比较突出,可能与生后使用无创呼吸机辅助通气比例高、时间长有关。因本组病例未常规进行腹围监测,因此未将腹围24 h内增加1.5 cm作为胎龄≤32周早产儿FI的诊断依据。本组病例中部分早产儿FI改善后再次出现FI,单次FI持续时间≥2周占14.8%,累计发生FI总时间≥2周占24.0%,且单次FI持续时间≥2周多发生于1周后FI组中,提示胎龄<32周早产儿FI持续时间较长、且容易复发,应予以重视、合理监督和管理。
近年来国内外研究表明,除了胎龄和体重外,排便延迟、开奶时间晚、无创辅助通气、使用激素和抗生素、输血治疗、脐动脉导管留置、动脉导管未闭和口服布洛芬等也对喂养耐受性产生影响[26,27,28,29,30,31]。本研究单因素分析结果显示,出生体重、胎龄、生后1周内有严重感染或败血症、第1周使用有创+无创通气、胎粪排出延迟、第2周及以后超过3 d不排便、生后2周连续性使用抗生素和住院期间输血次数在两个FI组间存在差异。进一步性Logistic回归分析结果显示,1周内有动脉导管未闭、胎粪排出延迟是1周内发生FI的危险因素;出生体重大是1周后发生FI的保护因素,这与既往研究类似,提示我们对有动脉导管未闭的极/超早产儿应注意监测,胎粪排出延迟可能与肠道蠕动功能减低有关,可考虑予以开塞露通便。出生体重<1 000 g的早产儿肠道发育不成熟度高,消化吸收能力低,生后1周要谨慎加奶,提倡试微量喂养。本研究还发现,生后第1周使用有创+无创通气可能是1周后出现FI的保护因素,这可能因为第1周改善缺氧提高了早产儿此后喂养耐受性。
但本研究为单中心研究,样本量不大,剔除了住院期间母亲情况不详和放弃积极治疗、死亡和转院的早产儿,对结果判读有一定影响;未对患儿肠内喂养的奶源进行分组和分析,没有母乳喂养、且喂养方案比较保守。今后需要进一步完善相关数据、扩大样本进行深入研究。
引用本文: 李颖, 崔其亮, 吴繁. 胎龄<32周早产儿喂养不耐受情况回顾性分析 [J] . 中华新生儿科杂志,2020,35 (03): 175-180. DOI: 10.3760/cma.j.issn.2096-2932.2020.03.004
