中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
早产儿维生素A水平及其相关因素
本文引用格式:董西慧, 朴梅花, 韩彤妍, 等. 早产儿维生素A水平及其相关因素 [J] . 中华围产医学杂志,2017,20 (12): 874-881. DOI: 10.3760/cma.j.issn.1007-9408.2017.12.007
【摘 要】
目的 探讨早产儿血清维生素A水平的动态变化,并对其临床相关因素进行分析。 方法 本研究为回顾性研究。以2013年5月至2014年5月入住北京大学第三医院新生儿病房的89例早产儿为研究对象(早产儿组);将同期住院的50例足月高胆红素血症患儿(高胆组)以及50例本院产科出生的健康足月儿(脐血组)作为对照。收集这些新生儿的临床资料。用高效液相色谱法检测早产儿组生后2 d和1、2、4周末、高胆组生后1周末以及脐血组脐静脉血清维生素A水平。采用t检验、单因素方差分析,以及多元线性回归分析等方法,对数据进行统计学分析。 结果 (1)早产儿组生后2 d和1、2、4周末血清维生素A水平分别为(0.136±0.060)、(0.141±0.047)、(0.122±0.053)和(0.134±0.073)mg/L。脐血组维生素A水平为(0.159±0.049)mg/L,高胆组为(0.168±0.109)mg/L。生后2 d和第1、2、4周末,早产儿组维生素A缺乏(<0.20 mg/L)的比例分别为91.2%(62/68)、92.1%(58/63)、91.3%(42/46)和84.0%(21/25)。早产儿组生后2 d和第1、2、4周末血清维生素A水平差异无统计学意义(P>0.05)。早产儿组生后2 d维生素A水平低于脐血组足月儿出生时维生素A水平,生后1周维生素A水平也低于高胆组足月儿(t值分别为-2.068和-1.790,P值均<0.05)。(2)早产儿组中,不同胎龄(≤32周和33~36周)及不同出生体重(<1 500 g和1 500~2 000 g)新生儿生后不同时期(2 d和第1、2、4周末)血清维生素A水平差异均无统计学意义(P值均>0.05)。(3)多因素分析发现,生后早期维生素A水平与母亲妊娠期高血压疾病、新生儿肺炎、呼吸窘迫综合征及小于胎龄儿有关(P值均< 0.05)。 结论 早产儿生后1个月内血清维生素A水平较低,可能需要补充较大剂量外源性维生素A。小于胎龄儿、妊娠期高血压疾病,以及新生儿呼吸窘迫综合征和新生儿肺炎等对早产儿血清维生素A水平存在影响。 【关键词】 维生素A;婴儿,早产
维生素A是一组脂溶性维生素的合称,包括视黄醇、视黄醛、视黄酸及视黄酯[1]。维生素A对多种组织细胞,如呼吸道和消化道上皮细胞、视网膜及免疫系统等的生长及分化有重要作用。缺乏维生素A可导致呼吸道和消化道疾病、视力障碍及感染等。儿童缺乏维生素A可出现干眼症、肺炎、腹泻等,甚至可增加学龄前儿童死亡率[2]。有研究表明,缺乏维生素A与早产儿视网膜病、支气管肺发育不良、贫血、颅内出血及早产儿死亡等均有一定相关性[3-8]。但目前关于新生儿,尤其是早产儿血清维生素A的水平,尚缺乏大样本流行病学研究数据。本研究通过对住院早产儿生后1个月内血清维生素A的检测数据进行回顾性分析,了解早产儿血清维生素A水平及其临床相关因素。
资料与方法
一、研究对象
1.早产儿组:为2013年5月至2014年5月入住北京大学第三医院新生儿病房的早产儿89例。纳入标准:(1)出生体重≤2 000 g;(2)住院期间有≥2个时间点的维生素A检测结果。排除有先天畸形者。
2.高胆红素血症(简称高胆)组:为同期在本科住院的足月高胆新生儿,其出生胎龄≥37周,出生体重≥2 500 g,共50例。
3.脐血组:为同期在本院产科出生的健康足月儿,其胎龄≥37周,出生体重≥2 500 g,共50例。
高胆组和脐血组足月儿入组后若出现其他并发症,则予以剔除,重新按前述标准补充相应例数的研究对象。本研究获得本院伦理委员会批准。
二、研究方法
1.资料收集:从产科和儿科病历中收集研究对象母婴的基本信息、围产期及新生儿期临床资料,并从新生儿病历中收集早产儿组住院期间的血清维生素A检测结果。
2.维生素A测定:采用高效液相色谱法测定3组血清样本的维生素A水平。(1)早产儿组:分别于生后2 d和1、2、4周末分别采血0.5~1 ml,检测血清维生素A。(2)高胆组:于1周龄,利用常规生化检测的废血清0.5 ml检测维生素A水平。(3)脐血组:出生时留取脐静脉血2 ml,检测维生素A水平。
3.喂养方法:(1)早产儿组:生后尽早开奶。需肠外营养的早产儿采用部分肠外营养,并逐渐过渡为全肠内营养;肠内喂养均使用早产儿配方奶(含维生素A 732 U/100 ml)。在部分肠外营养阶段,每周予2次脂溶性维生素注射液(Ⅱ)(商品名:维他利匹特,华瑞制药有限公司生产,含维生素A3 200 U/10 ml),每次1 ml。生后2周起,加用维生素AD胶囊(山东达因海洋生物制药股份有限公司生产,每粒含维生素A 1 500 U),每日1粒口服。(2)高胆组:该组为足月儿,生后尽早开奶,均采取全肠内营养,使用足月儿配方奶(含维生素A222 U/100 ml)。
三、分析项目
1. 3组研究对象的血清维生素A水平。
2.不同出生胎龄和出生体重新生儿的血清维生素A水平:先按出生胎龄,将全部研究对象分为3组,即胎龄≤32周组和33~36周组(此2组均为早产儿),以及≥37周组(该组均为足月儿)。之后按出生体重,再将全部研究对象分为3组,即出生体重<1 500 g组和1 500~2 000 g组(此2组均为早产儿),以及≥2 500 g组(该组均为足月儿)。
3.不同维生素A摄入量早产儿的维生素A水平:根据早产儿每天实际摄入的配方奶总量,以及经口或经静脉补充维生素AD制剂的情况,计算每天摄入维生素A的总量。在此基础上,将早产儿组分为<750、750~<1 500和≥1 500 U/d亚组,比较这3个亚组在生后2和4周的血清维生素A水平。
4.影响维生素A水平的因素:(1)母体因素:本研究选取妊娠期发生率较高的妊娠期高血压疾病及妊娠期糖尿病这2个指标。(2)新生儿期疾病(选取新生儿常见疾病,及可能对维生素A水平产生影响的疾病[4-8]):包括呼吸窘迫综合征(respiratory distress syndrome,RDS)、支气管肺发育不良(bronchopulmonary dysplasia,BPD)、动脉导管未闭(patent ductus arteriosus,PDA)、脑白质损伤、新生儿贫血、新生儿肺炎、新生儿湿肺、新生儿黄疸、早产儿视网膜病(retinopathy of prematurity,ROP),以及是否为小于胎龄儿(small for gestational age,SGA)。
四、相关诊断标准
1. SGA:指出生体重<同胎龄平均体重第10百分位数[9]。不同胎龄的出生体重参照中国15城市不同胎龄新生儿出生体重及百分数[9]。
2. RDS、颅内出血、PDA、新生儿湿肺、脑白质损伤、BPD、新生儿湿肺、ROP等新生儿疾病:诊断标准均参照第4版《实用新生儿学》[9]。
3.维生素A缺乏:血清维生素A<0.70 μmol/L(0.20 mg/L)[2]。
五、统计学处理
应用SPSS 20.0软件分析数据。正态分布的计量数据用x±s表示,两两比较采用独立样本t检验,组间比较采用单因素方差分析。分析维生素A水平的影响因素时,先采用单因素方差分析,对差异有统计学意义者,再进行多元线性回归分析。P<0.05为差异具有统计学意义。
结 果
一、一般资料
1.早产儿组:共89例,平均胎龄(32.3±2.2)周,平均出生体重(1 497±315)g;男性51例,女性38例。89例中,SGA 23例(25.8%),RDS 14例(15.7%),颅内出血20例(22.5%),PDA 32例(36.0%),新生儿贫血31例(34.8%),新生儿肺炎13例(14.6%),脑白质损伤14例(15.7%),BPD 12例(13.5%),ROP 5例(5.6%),新生儿黄疸56例(62.9%)。50例(56.2%)行机械通气。
2.高胆组:共50例足月儿,平均出生体重为(3 382±395)g,平均胎龄为(39.0±1.1)周,平均采血日龄为4(2~7)d。
3.脐血组:共50例足月儿,平均出生体重为(3 294±334)g,平均胎龄为(39.1±1.1)周。
二、各组新生儿的血清维生素A水平
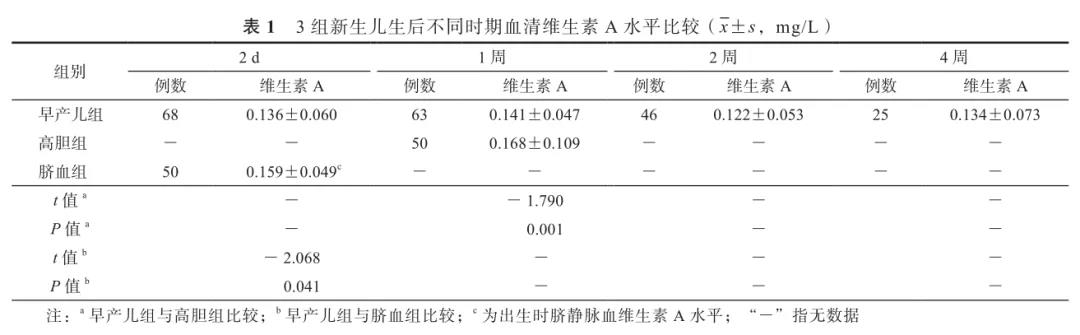
早产儿组在2 d和第1、2、4周末不同日龄维生素A水平见表1。生后2 d和第1、2、4周末,早产儿组维生素A缺乏的比例分别为91.2%(62/68)、92.1%(58/63)、91.3%(42/46)和84.0%(21/25)。
早产儿组生后2 d和第1、2、4周末不同日龄血清维生素A水平差异无统计学意义(P>0.05)。与足月儿相比较发现,早产儿组生后2 d维生素A水平低于脐血组足月儿,生后1周维生素A水平也低于高胆组足月儿。见表1。
三、不同胎龄及不同出生体重早产儿血清维生素A水平比较
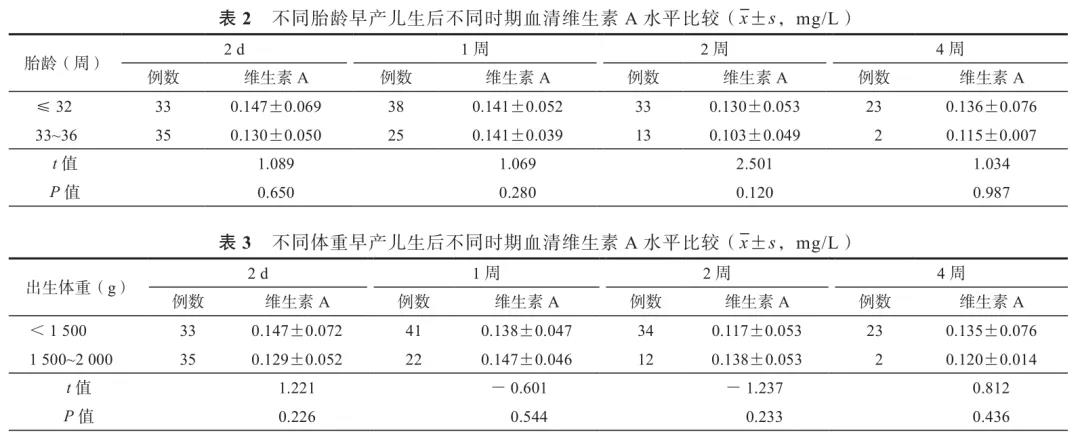
早产儿组中,不同胎龄(≤32周和33~36周)及不同出生体重(<1 500 g和1 500~2 000 g)新生儿,生后不同时期(2 d和第1、2、4周末)血清维生素A水平差异均无统计学意义。见表2~3。
四、补充外源性维生素A对早产儿血清维生素A水平的影响
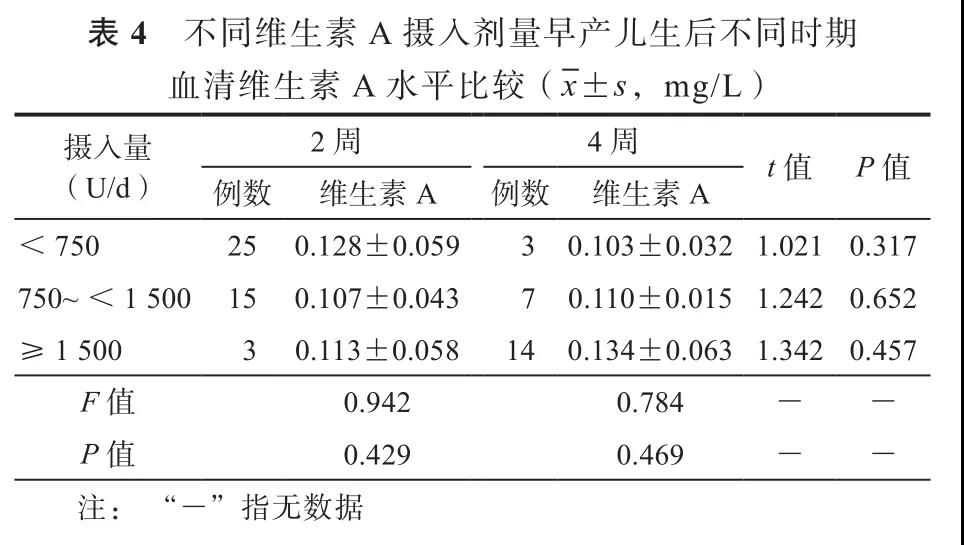
早产儿组中,补充摄入维生素A剂量较高的≥1 500 U/d亚组在第4周末的血清维生素A水平显现出高于其他2个亚组的趋势,但差异尚未有统计学意义。见表4。
五、母体因素及新生儿期疾病对维生素A水平的影响
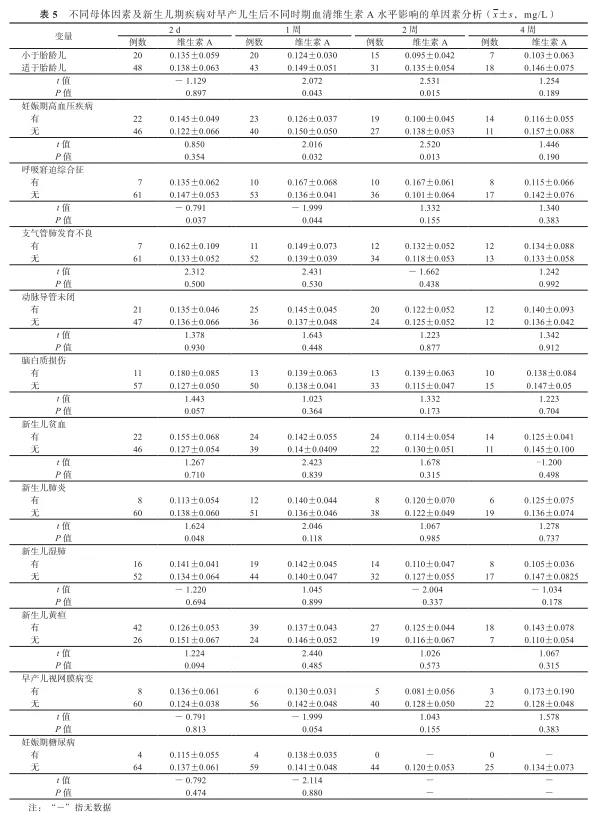
1.单因素分析:在生后2 d或第1周末,SGA、母亲妊娠期高血压疾病、RDS、新生儿肺炎等4个因素对维生素A水平有影响,差异有统计学意义(P值均<0.05),而其余因素无影响。见表5。
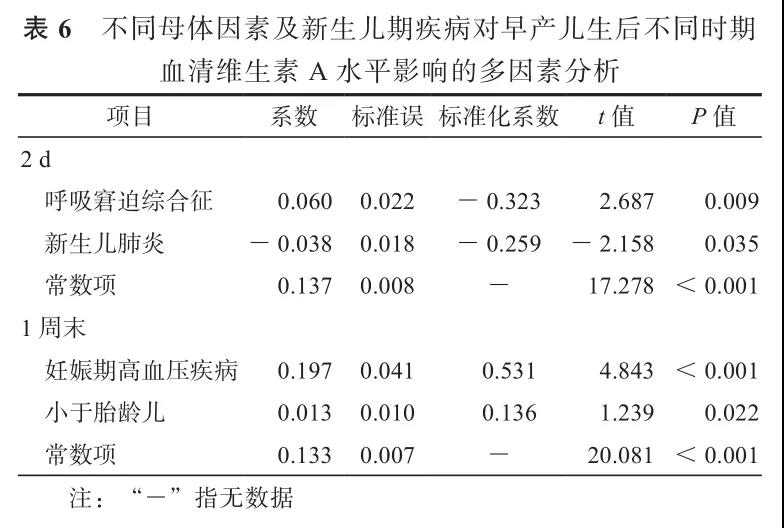
2.多因素分析:选取单因素分析中差异有统计学意义的变量再进行多因素分析,结果显示,2 d时,RDS和新生儿肺炎差异有统计学意义;在第1周末妊娠期高血压疾病和SGA差异有统计学意义。提示生后早期维生素A水平与母亲妊娠高血压疾病、新生儿肺炎、RDS及SGA有关。见表6。
讨 论
维生素A是机体必需的微量营养素。维生素A除影响视觉和生长发育外,还是维持上皮组织功能和结构完整性的至关重要的物质。新生儿尤其是早产儿,因出生时体内维生素A储备不足和生后因疾病和肠道耐受性等因素导致营养摄入不足,极易发生维生素A缺乏,从而影响生长发育,甚至导致多种疾病[3]。
一、早产儿血清维生素A水平
世界卫生组织关于成人及儿童维生素A缺乏的标准指出,当血清维生素A水平<0.70 μmol/L(0.20 mg/L)时,为维生素A缺乏;而维生素A<0.35 μmol/L(0.10 mg/L)时,为严重缺乏[2]。目前关于新生儿,尤其早产儿血清的维生素A水平,尚缺乏大样本流行病学研究数据,也尚无新生儿维生素A缺乏的诊断标准。多数文献采用血清维生素A水平<0.70 μmol/L(0.20 mg/L)作为新生儿维生素A缺乏的标准,其中< 0.35 μmol/L(0.10 mg/L)为维生素A严重缺乏 [10-11]。
Kositamongkol等[12]选取了35例平均胎龄30周、平均出生体重1 157 g的极低出生体重儿,检测他们出生时和达到全肠内喂养时,以及纠正胎龄足月时的血清维生素A水平。该研究发现,在常规补充维生素A 600~1 000 U/(kg·d)的状态下,出生时、达到全肠内喂养及纠正胎龄足月时,这些新生儿的血清维生素A水平分别为15.50、19.80和13.75 μg/dl(即0.155、0.198和0.138 mg/L)[12]。该研究将维生素A水平低于20.00 μg/dl(0.200 mg/L)定义为维生素A缺乏。结果这35例新生儿中的4例死亡,其余31例患儿出生时维生素A缺乏者占67.7%(21/31),达到全肠内喂养时维生素A缺乏者占51.6%(16/31),纠正足月时维生素A缺乏者占82.1%(23/31),提示极低出生体重儿从出生到纠正胎龄足月,持续存在维生素A缺乏。本研究对象为胎龄(32.3±2.2)周、出生体重(1 497±315)g的早产儿,在生后2 d及1、2和4周末血清维生素A分别为(0.136±0.060)、(0.141±0.047)、(0.122±0.053)mg/L和(0.134±0.073)mg/L,各日龄维生素A缺乏者分别占91.2%(62/68)、92.1%(58/63)、91.3%(42/46)和84.0%(21/25),与前述研究[7]结果相似,提示早产儿生后较长时间内血清维生素A水平持续处于较低水平。
本研究同时检测了因高胆住院的足月儿生后1周的静脉血,以及健康足月儿出生时脐静脉血清维生素A作为对照,结果发现,早产儿组生后2 d血清维生素A水平明显低于脐血组足月儿,早产儿生后1周血清维生素A水平明显低于高胆组足月儿,差异均有统计学意义。有研究发现,早产儿出生时维生素A水平明显低于足月儿脐静脉血[13],本研究结果与之基本类似。Henriksen等[14]曾检测极低出生体重早产儿与足月儿在生后4周时血清维生素A水平,结果发现早产儿血清维生素A水平为0.30 μmol/L(0.086 mg/L),明显低于足月儿的0.72 μmol/L(0.206 mg/L)。本研究早产儿维生素A水平高于该研究,而足月住院高胆足月儿的维生素A水平低于该研究。分析可能的原因,Henriksen等[14]研究的33例足月儿中,除3例为SGA外,其余均为健康足月儿。本研究选择了因高胆住院治疗的足月患儿作为对照,主要考虑高胆患儿病例数较多,病情相对较轻,且营养摄入基本不受限。但高胆患儿在黄疸高峰期可存在胆红素排泄障碍,或胆汁淤积,这种状态是否影响脂溶性维生素在肠道的吸收尚不确定,也未检索到此方面的文献报道。需要今后扩大样本量,进一步深入研究。
二、母体因素对血清维生素A水平的影响
本研究结果显示,妊娠期高血压疾病和SGA对血清维生素A水平有影响。SGA对维生素A水平产生影响的原因可能为SGA的母亲多有妊娠合并症,胎盘功能常受到影响,使胎儿宫内生长发育落后,可能导致胎儿慢性缺氧及营养素转运障碍。Kositamongkol等[12]研究了早产儿血清维生素A水平及其影响因素,结果显示,SGA的血清维生素A水平从出生至纠正胎龄足月均低于适于胎龄儿,这一结论与本研究结果相符。这表明,一是出生体重与母亲维生素A水平有直接关系,SGA的母亲多存在维生素A缺乏,因而直接影响SGA生后维生素A水平;二是SGA出生前在宫内处于营养不良状态,因而胎盘传送维生素A效率减低;三是维生素A的贮存器官之一为皮下脂肪,而SGA因皮下脂肪薄,维生素A贮存能力及贮存量降低。
妊娠期高血压疾病的病理机制为全身小动脉痉挛,包括胎盘血管痉挛,胎盘血流量减少,使胎儿宫内缺氧,从而导致胎儿生长受限和新生儿窒息发生率升高,以及围产儿病死率升高[15-16]。孕期维生素A通过胎盘转运至胎儿,推测当母体发生妊娠期高血压疾病时,由于胎盘血流减少,由母体转运至胎儿的维生素A减少,这可能是导致胎儿血清维生素A水平降低的原因之一。
三、新生儿期疾病对血清维生素A水平的影响
文献报道,维生素A缺乏与BPD、ROP及贫血的发生有关[4-8]。本研究分析BPD、ROP、贫血以及新生儿黄疸、新生儿湿肺、新生儿肺炎、PDA、RDS与维生素A的关系,结果显示生后早期(生后1周内)血清维生素A水平与RDS和新生儿肺炎相关。周文娣和袁玉芳[17]研究了120例住院肺炎患儿维生素A水平,发现这些患儿的维生素A水平低于同时纳入研究的60例健康儿童[分别为(365.76±35.37)与(451.09±32.16)µg/L,t=2.14,P<0.05]。研究发现,补充维生素A可降低肺炎引起的新生儿期及婴儿期病死率。分析原因,考虑与维生素A参与免疫反应,发生RDS及新生儿肺炎时,存在维生素A消化、吸收、储存等障碍[18]。已有一些文献表明,维生素A缺乏与BPD、ROP及贫血相关[4-8]。本研究分析了母亲有无妊娠期高血压疾病及妊娠期糖尿病,以及SGA、BPD、ROP、贫血、新生儿黄疸、新生儿湿肺、新生儿肺炎、PDA、RDS与维生素A的关系,结果显示生后早期(生后1周内)血清维生素A水平与新生儿RDS和新生儿肺炎相关。
四、营养及维生素A补充对血清维生素A水平的影响
目前对新生儿,包括早产儿,维生素A补充尚无统一规范,补充起始时间、补充途径以及补充剂量均无统一标准[19-21]。本研究结果显示,摄入维生素A剂量较高者在第4周末血清维生素A水平高于摄入剂量较低组,但其差异尚未见统计学意义。Winston等[11]研究了不同维生素A摄入量对极低出生体重儿维生素A水平的影响。该研究选取了61例极低出生体重儿,依据每天维生素A摄入量分为820、1 640和2 900 U这3组,每天摄入维生素A直到出院或体重达2 000 g,比较研究前后的血清维生素A水平。结果发现,试验开始前3个组血清维生素A水平(括号内外的单位分别为μmol/L和mg/L)分别为0.63±0.05(0.180±0.014)、0.66±0.06(0.189±0.017)和0.64±0.05(0.183±0.014),研究结束时分别为0.48±0.03(0.137±0.009)、0.59±0.05(0.168±0.014)和0.69±0.08(0.197±0.023)。该研究发现,维生素A补充剂量较高者,血清维生素A水平明显提高,表明血清维生素A水平与维生素A的补充存在剂量效应[11]。
五、总结
本研究发现,早产儿在生后1个月内血清维生素A明显低于足月儿,处于维生素A缺乏状态,可能需要补充较大剂量维生素A。SGA、母亲有妊娠期高血压疾病以及总RDS及新生儿肺炎对早产儿血清维生素A存在一定影响。
参考文献 [1]Mactier H, Weaver LT. Vitamin A and preterm infants: what we know, what we don't know, and what we need to know[J]. Arch Dis Child Fetal Neonatal Ed, 2005,90(2):F103-108. DOI: 10.1136/adc.2004.057547. [2]World Health Organization. Guideline: Vitamin A Supplementation in infants and children 6-59 months of age[S/OL]. (2011-06-30)[2017-02-10]. http://apps.who.int/iris/bitstream/10665/44664/1/9789241501767_eng.pdf. [3]古锐, 余加林. 维生素A与新生儿疾病[J].中国儿童保健杂志, 2005, 13(6):522-524. DOI: 10.3969/j.issn.1008-6579.2005. 06.023. [4]Londhe VA, Nolen TL, Das A, et al. Vitamin A supplementation in extremely low-birth-weight infants: subgroup analysis in small-for-gestational-age infants[J]. Am J Perinatol, 2013, 30(9): 771-780. DOI: 10.1055/s-0032-1333410. [5]Iyengar A, Davis JM. Drug therapy for the prevention and treatment of bronchopulmonary dysplasia[J]. Front Pharmacol, 2015,16(6):12. DOI: 10.3389/fphar.2015.00012. [6]Gadhia MM, Cutter GR, Abman SH, et al. Effects of early inhaled nitric oxide therapy and vitamin A supplementation on the risk for bronchopulmonary dysplasia in premature newborns with respiratory failure[J]. J Pediatr, 2014,164(4):744-748. DOI: 10.1016/j.jpeds.2013.11.040. [7]吴倩倩. 维生素A预防新生儿支气管肺发育不良的研究进展[J].中华围产医学杂志,2015,18(4):310-312. DOI: 10.3760/ cma.j.issn.1007-9408.2015.04.015. [8]Beharry KD, Valencia GB, Lazzaro DR, et al. Pharmacologic interventions for the prevention and treatment of retinopathy of prematurity [J]. Semin Perinatol, 2016,40(3):189-202. DOI: 10.1053/j.semperi.2015.12.006. [9]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M]. 4版.北京:人民卫生出版社,2014:46-47, 271-274, 393-397, 401-408, 416-422, 534-535, 590-595, 706-719, 887-892. [10]Weinman AR, Jorge SM, Martins AR, et al. Assessment of vitamin A nutritional status in newborn preterm infants[J]. Nutrition, 2007,23(6):454-460. DOI: 10.1016/j.nut.2007.04.003. [11]Koo WW, Krug-Wispe S, Succop P, et al. Effect of different vitamin A intakes on very-low-birthweight infants[J]. Am J Clin Nutr, 1995, 62(6):1216-1220. [12]Kositamongkol S, Suthutvoravut U, Chongviriyaphan N, et al. Vitamin A and E status in very low birth weight infants[J]. J Perinatol, 2011,31(7):471-476. DOI: 10.1038/jp.2010.155. [13]陈璐,冯琪.早产儿维生素A营养不良及其补充治疗的临床研究[J].中国实用儿科杂志, 2009, 24(4):293-296. [14]Henriksen C, Helland IB, Rønnestad A, et al. Fat-soluble vitamins in breast-fed preterm and term infants[J]. Eur J Clin Nutr, 2006,60(6):756-762. DOI: 10.1038/sj.ejcn.1602379. [15]刘玉蕾. 子痫患者围产期与围产儿结局的临床分析[J].河南科技大学学报(医学版),2011,29(2):135-136. DOI: 10.3969/j.issn.1672-688X.2011.02.026. [16]郭爱香. 妊娠期高血压综合征对产妇及胎儿影响的临床分析[J].实用心脑肺血管病杂志,2012,20(4):658-659. DOI: 10.3969/j.issn.1008-5971.2012.04.048. [17]周文娣, 袁玉芳. 肺炎患儿血清维生素及微量元素状况[J].中华临床营养杂志, 2012, 20(1):15-18. DOI: 10.3760/cma.j. issn.1674-635X.2012.01.004. [18]Imdad A, Yakoob MY, Sudfeld C, et al. Impact of vitamin A supplementation on infant and childhood mortality[J]. BMC Public Health. 2011,13(11 Suppl 3):S20. DOI: 10.1186/1471-2458-11-S3-S20. [19]Mactier H, Mokaya MM, Farrell L, et al. Vitamin A provision for preterm infants: are we meeting current guidelines?[J]. Arch Dis Child Fetal Neonatal Ed, 2011,96(4):F286-289. DOI: 10.1136/adc.2010.190017. [20]Agostoni C, Buonocore G, Carnielli VP, et al. Enteral nutrient supply for preterm infants: commentary from the European Society of Paediatric Gastroenterology, Hepatology and Nutrition Committee on Nutrition[J]. J Pediatr Gastroenterol Nutr, 2010,50(1):85-91. DOI: 10.1097/MPG.0b013e3181adaee0. [21]World Health Organization. Guideline: neonatal vitamin A supplementation[S/OL]. (2011-06-30)[2017-02-10]. http://www.who.int/nutrition/publications/micronutrients/guidelines/vas_neonatal/en/.
