中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
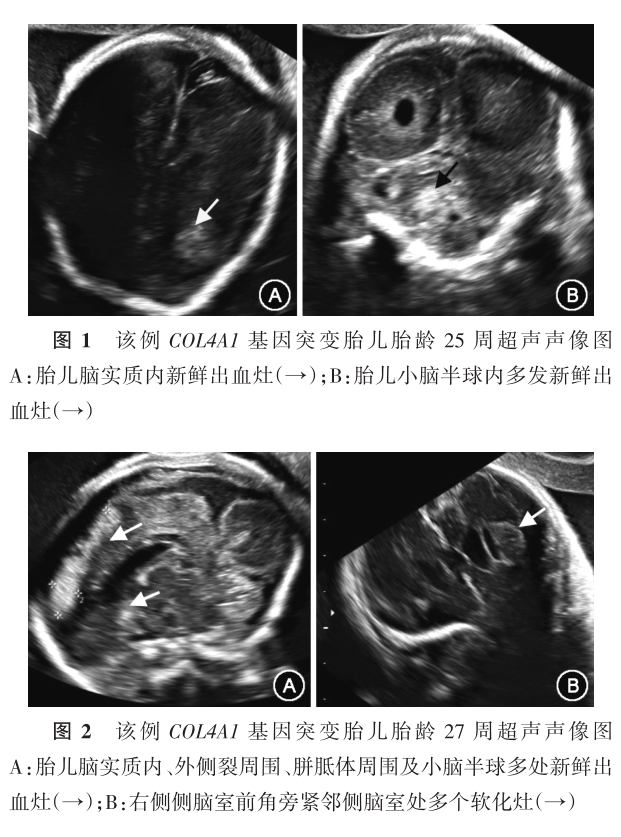
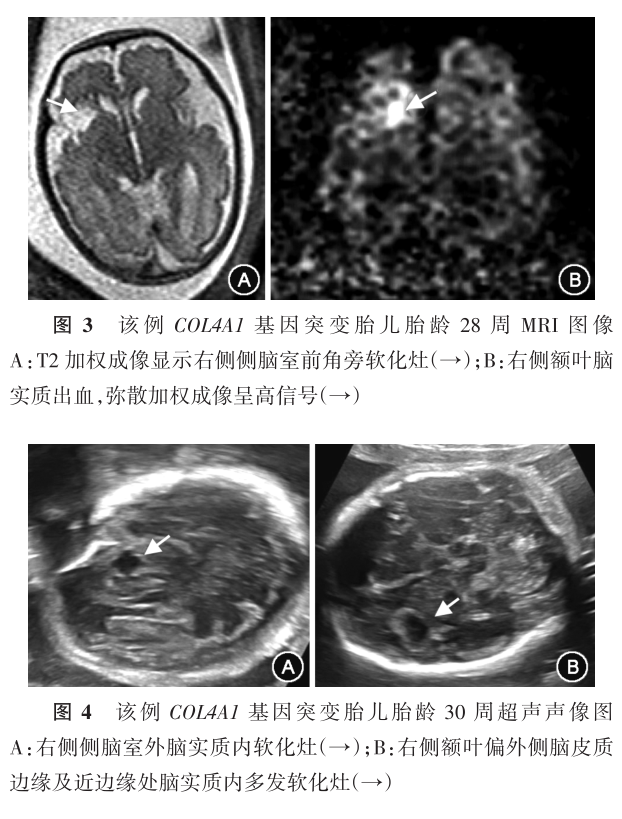
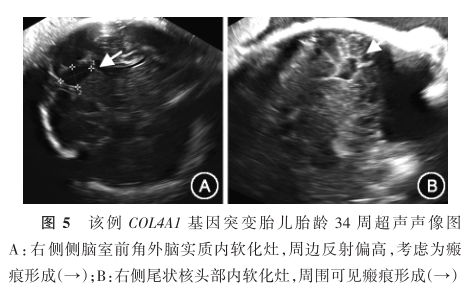
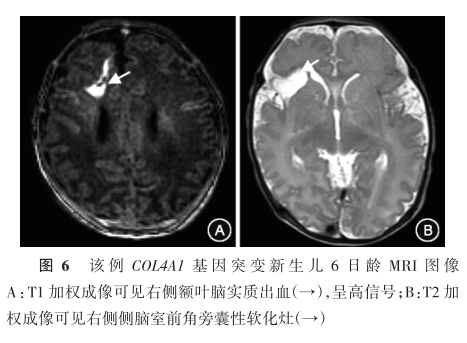
胎儿反复脑实质出血及囊性脑白质软化灶形成生后确诊为COL4A1基因突变1例
本文引用格式:刘千祺, 朱颖, 侯新琳, 等. 胎儿反复脑实质出血及囊性脑白质软化灶形成生后确诊为COL4A1基因突变1例 [J] . 中华围产医学杂志, 2022, 25(10) : 793-796. DOI: 10.3760/cma.j.cn113903-20211215-01036.
参考文献 [1] 李秀梅, 陈俊雅, 侯新琳, 等. 脑室出血胎儿的结局和预后[J].中华围产医学杂志,2021,24(1):3-10. DOI: 10.3760/cma.j.cn113903-20200807-00751. Li XM, Chen JY, Hou XL, et al. Outcomes and prognosis of fetal intraventricular hemorrhage[J]. Chin J Perinat Med, 2021, 24(1): 3-10. DOI: 10.3760/cma.j.cn113903-20200807-00751. [2] Nyberg P, Xie L, Sugimoto H, et al. Characterization of the anti-angiogenic properties of arresten, an alpha1beta1 integrin-dependent collagen-derived tumor suppressor[J]. Exp Cell Res, 2008,314(18):3292-3305. DOI: 10.1016/j.yexcr.2008. 08.011. [3] Gould DB, Phalan FC, Breedveld GJ, et al. Mutations in Col4a1 cause perinatal cerebral hemorrhage and porencephaly[J]. Science, 2005,308(5725):1167-1171. DOI: 10.1126/science. 1109418. [4] Gould DB, Phalan FC, van Mil SE, et al. Role of COL4A1 in small-vessel disease and hemorrhagic stroke[J]. N Engl J Med, 2006,354(14):1489-1496. DOI: 10.1056/NEJMoa053727. [5] Vahedi K, Kubis N, Boukobza M, et al. COL4A1 mutation in a patient with sporadic, recurrent intracerebral hemorrhage[J]. Stroke, 2007,38(5):1461-1464. DOI: 10.1161/STROKEAHA. 106.475194. [6] 潘虹.如何撰写一篇高质量的产前诊断单基因病相关病例报告[J]. 中华围产医学杂志,2022,25(1):21-24. DOI: 10.3760/cma.j.cn113903-20211206-01005. Pan H. How to write a high-quality case report on the prenatal diagnosis of monogenic diseases[J]. Chin J Perinat Med, 2022,25(1):21-24.DOI: 10.3760/cma.j.cn113903-20211206-01005. [7] Bilguvar K, DiLuna ML, Bizzarro MJ, et al. COL4A1 mutation in preterm intraventricular hemorrhage[J]. J Pediatr, 2009,155(5):743-745. DOI: 10.1016/j.jpeds.2009.04.014. [8] de Vries LS, Koopman C, Groenendaal F, et al. COL4A1 mutation in two preterm siblings with antenatal onset of parenchymal hemorrhage[J]. Ann Neurol, 2009,65(1):12-18. DOI: 10.1002/ana.21525. [9] Lichtenbelt KD, Pistorius LR, De Tollenaer SM, et al. Prenatal genetic confirmation of a COL4A1 mutation presenting with sonographic fetal intracranial hemorrhage[J]. Ultrasound Obstet Gynecol, 2012,39(6):726-727. DOI: 10.1002/uog.11070. [10] de Vries LS, Mancini GM. Intracerebral hemorrhage and COL4A1 and COL4A2 mutations, from fetal life into adulthood[J]. Ann Neurol, 2012,71(4):439-441. DOI: 10.1002/ana.23544. [11] Colin E, Sentilhes L, Sarfati A, et al. Fetal intracerebral hemorrhage and cataract: think COL4A1[J]. J Perinatol, 2014,34(1):75-77. DOI: 10.1038/jp.2013.135. [12] Patel DR, Neelakantan M, Pandher K, et al. Cerebral palsy in children: a clinical overview[J]. Transl Pediatr, 2020,9(Suppl 1):S125-S135. DOI: 10.21037/tp.2020.01.01. [13] Biswas A, Mankad K, Shroff M, et al. Neuroimaging perspectives of perinatal arterial ischemic stroke[J]. Pediatr Neurol, 2020,113:56-65. DOI: 10.1016/j.pediatrneurol.2020. 08.011. [14] Rezaie P, Dean A. Periventricular leukomalacia, inflammation and white matter lesions within the developing nervous system[J]. Neuropathology, 2002,22(3):106-132. DOI: 10.1046/j.1440- 1789.2002.00438.x. [15] Maurice P, Guilbaud L, Garel J, et al. Prevalence of COL4A1 and COL4A2 mutations in severe fetal multifocal hemorrhagic and/or ischemic cerebral lesions[J]. Ultrasound Obstet Gynecol, 2021,57(5):783-789. DOI: 10.1002/uog.22106.