中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
外倒转术成功的影响因素:118例分析
本文引用格式:李根霞, 赵盼盼, 程春花, 等. 外倒转术成功的影响因素:118例分析[J]. 中华围产医学杂志, 2024, 27(3): 220-225. DOI: 10.3760/cma.j.cn113903-20230809-00094.
摘要
目的 探讨影响外倒转术成功的因素。
方法 回顾性选择2015年7月至2021年7月于郑州大学第三附属医院因臀位或横位行外倒转术,且由同一术者操作的产妇作为研究对象(n=118)。应用单因素及logistic回归分析探讨外倒转术成功的临床影响因素;应用受试者工作特征(receiver operating characteristic, ROC)曲线分析手术孕周及羊水指数的最佳界值,评价这些影响因素预测外倒转术成功的价值。
结果 (1)118例中,外倒转术成功77例(65.3%),其中初产妇成功率为49.1%(27/55),经产妇成功率为79.4%(50/63);56.8%(67/118)经阴道分娩。(2)118例中的19例(16.1%)发生并发症,主要并发症为胎心异常(13例,11.0%)、脐带先露和胎位复转(各2例,分别占1.7%),严重并发症为胎儿宫内死亡和胎盘早剥(各1例,分别占0.8%)。外倒转成功者并发症发生率为7.8%(6/77),低于外倒转失败者的31.7%(13/41)(χ2=11.33,P=0.001)。(3)多因素分析显示,手术孕周
结论 手术孕周、羊水指数及经产妇与外倒转术成功相关。三者联合对手术成功有一定的预测价值。
【关键词】 倒转术, 胎位;臀先露;影响因素分析
基金项目: 河南省医学教育研究项目(Wjlx2016013);河南省科技攻关项目(172102310399);河南省医学适宜技术推广项目(SYJS2020079)
臀位和横位是妊娠期常见的胎位异常。臀位试产有脐带脱垂、后出头困难、新生儿窒息等风险,故择期剖宫产率极高。横位是阴道分娩的禁忌证,忽略性横位可导致死胎/死产。外倒转术旨在利用外力将臀位和横位转为头位,从而创造条件尝试阴道分娩,降低剖宫产率。由于担心外倒转术的可行性和安全性,孕妇对该术的接受程度有限。医护人员推荐并解释外倒转术后,合适病例选择该手术的比例约为20%[1]。为避免外倒转术的潜在风险,应在具备行紧急剖宫产能力的医疗机构开展实施外倒转术。本研究分析了影响外倒转术成功的因素,为提高外倒转术的成功率,降低剖宫产率,以及进一步临床推广外倒转术提供参考。
一、资料与方法
1.研究对象:本研究为回顾性研究。研究对象为2015年7月至2021年7月于郑州大学第三附属医院实施外倒转术的病例。适应证及纳入标准:孕37~40周,单胎,胎儿臀位或横位,排除阴道分娩禁忌证,并由同一术者施行外倒转术。禁忌证:前置胎盘、子痫前期、胎儿生长受限、羊水过少(超声测量羊水指数<5 cm)、胎膜早破、胎心监护异常、子宫畸形以及超声检查显示脐带绕颈3周以上者等。本研究经本院伦理委员会批准(2022-225-01)。
2.手术方法:(1)术前准备:所有孕妇均在外倒转术前签署外倒转手术同意书、剖宫产手术同意书和麻醉同意书。术前0.5~1 h静脉滴注盐酸利托君50 mg,松弛子宫平滑肌。(2)手术操作:孕妇取平卧位,腹部涂抹润滑油。如果胎儿臀部已经入盆,术者双手插入胎先露下方,上提胎先露至平髂水平,松动胎先露。如有困难,助手可深入阴道,配合术者上推胎先露。待胎臀推离骨盆后,术者双手交替缓慢托转胎臀至横位时暂停,并以超声监测胎心率。如胎心率缓慢,则停止操作,待胎心率恢复正常后再次尝试。如胎心率正常,则继续操作将胎头转至骨盆入口。再将毛巾卷成圆柱状,用腹带固定于胎头两侧。术后行胎心监护30 min,如无明显异常,则转回病房持续胎心监护2 h。
3.手术效果评定及后续处理:外倒转术后以B超检查明确为头位,术后2 h胎心监护呈反应型,胎心稳定,为外倒转成功。尝试倒转次数达4次,或总时长达10 min未倒转为头位,或外倒转时出现持续性胎心过缓、阴道出血、胎膜破裂,胎儿保持臀位或横位,无法继续操作,均为外倒转失败。外倒转成功后至分娩前,胎儿转为臀位或横位,为胎位复转。操作过程中,如果胎心率缓慢,持续6 min不能缓解,则启动急诊剖宫产术,娩出胎儿。如果外倒转术失败而胎心稳定,可根据产妇意愿选择外倒转术当日剖宫产,或继续妊娠并择期剖宫产。
与外倒转术相关的并发症包括脐带先露、脐带脱垂、胎膜早破、胎心率异常、胎儿窘迫、胎儿骨折、母胎输血、胎位复转、新生儿窒息、胎儿宫内死亡、胎盘早剥等。其中,死胎、死产、胎盘早剥和显性脐带脱垂为外倒转术的严重并发症[2-4]。
4.数据分析:通过病历数据库,收集孕妇年龄,手术孕周,手术时体重指数(body mass index, BMI),产次(经产妇或初产妇),是否存在脐带绕颈,羊水指数(术前羊水过少行羊水灌注者,以灌注后羊水指数为准),胎盘位置(前壁和非前壁),胎位(臀位或横位),手术并发症,分娩方式,分娩孕周,以及新生儿Apgar评分等资料。
5.统计学分析:使用SPSS 26.0软件。计数资料以例数及百分数表示,组间比较采用χ2检验;计量资料以±s表示,组间比较采用t检验。将年龄、手术孕周、手术时BMI、产次、脐带绕颈周数、羊水指数,以及胎盘位置等临床因素进行单因素分析,将其中P<0.1的变量纳入二元logistic回归分析,分析外倒转术成功的影响因素。使用受试者工作特征(receiver operating characteristic, ROC)曲线分析连续变量的界值,评价这些影响因素对外倒转术成功的预测能力。P<0.05为差异有统计学意义。
二、结果
1.外倒转成功率及阴道分娩率:研究期间本单位共76 837例孕妇分娩,其中165例孕妇实施外倒转术,占同期孕妇的0.2%(165/76 837)。符合前述纳入标准者共118例最终进入本研究。118例中,外倒转术成功77例(65.3%),失败41例(34.7%);初产妇成功率为49.1%(27/55),经产妇成功率为79.4%(50/63)。外倒转术成功的77例中,最终65例(84.4%)阴道分娩,12例(15.6%)剖宫产分娩。41例外倒转术失败病例中,2例(4.9%)阴道分娩,39例(95.1%)剖宫产分娩,其中16例急诊剖宫产,10例当日剖宫产,13例择期剖宫产。118例研究对象的阴道分娩率为56.8%(67/118)。本研究的病例纳入及分组流程见图1。
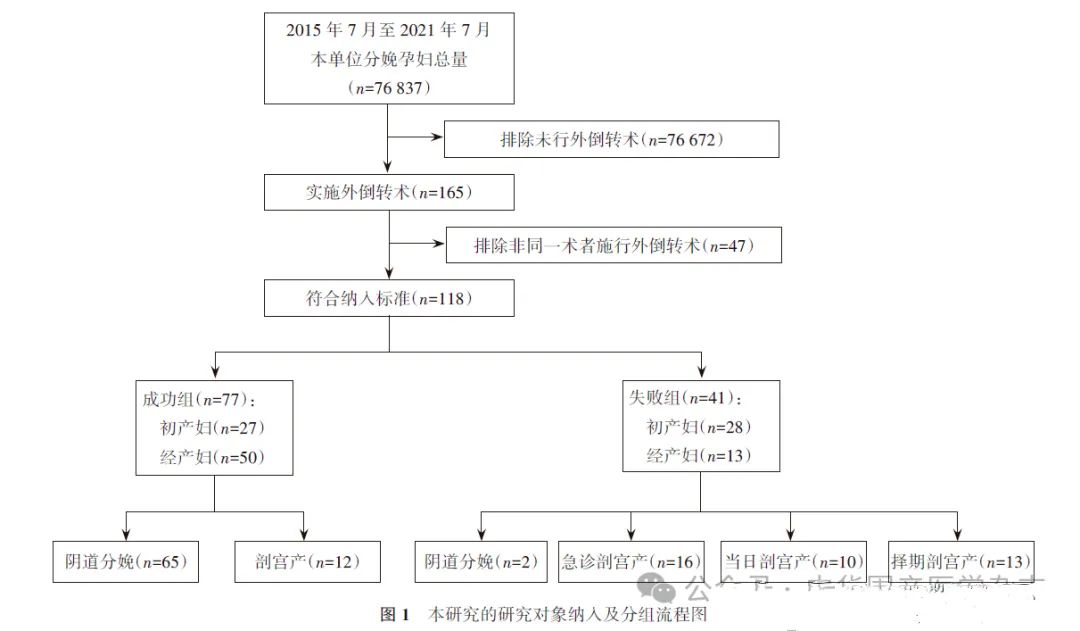
2.发生并发症情况:118例中,19例(16.1%)发生并发症,严重并发症发生率为1.7%(2/118)。(1)胎心异常:共13例(11.0%),均在失败组。10例急诊剖宫产;1例当日剖宫产;2例观察胎心率稳定后继续妊娠,择期剖宫产。(2)脐带先露:共2例(1.7%),均在成功组。于外倒转术后发现,臀部抬高消失,继续妊娠,1例择期剖宫产,1例阴道分娩。(3)胎儿宫内死亡:1例(0.8%),在成功组。该例术后胎心监护及超声正常,术后12 h未闻及胎心,超声提示胎儿宫内死亡,行引产术。(4)胎盘早剥:1例(0.8%),在成功组。该例术后即刻见胎心降至50~60次/min,采取左侧卧位、吸氧和补液等措施后,持续约6 min仍未缓解,急诊剖宫产术中见胎盘边缘剥离。(5)胎位复转:2例(1.7%),在成功组,行择期剖宫产终止妊娠。
外倒转成功组并发症发生率为7.8%(6/77),低于外倒转失败组的31.7%(13/41),差异有统计学意义(χ2=11.33,P=0.001)。
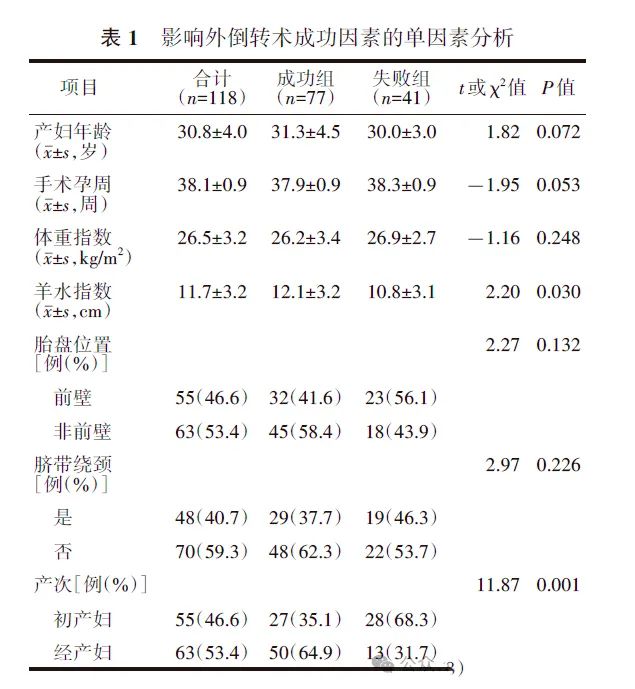
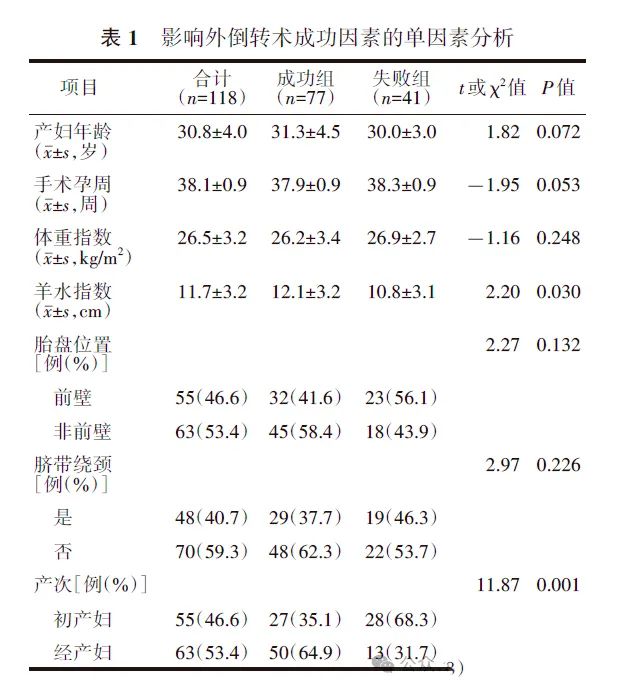
3.外倒转术成功的影响因素分析:单因素分析结果显示,年龄、手术孕周、羊水指数及产次的P值均<0.1。见表1。将上述P<0.1的临床因素纳入多因素分析,结果显示,手术孕周、羊水指数及产次是影响外倒转术成功的因素。见表2。
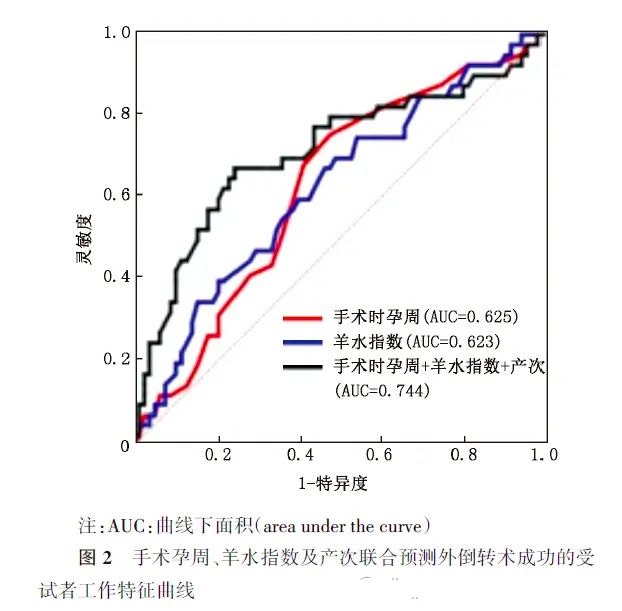
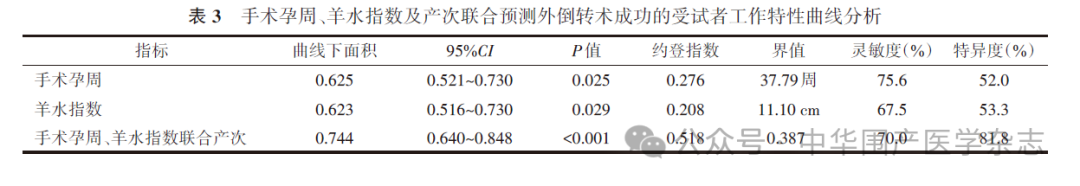
手术孕周及羊水指数的ROC曲线表明,手术孕周最佳界值在37.79周,灵敏度为75.6%,特异度为52.0%,约登指数0.276,表明仅用手术孕周单个指标预测外倒转成功的效果不理想。羊水指数最佳界值在11.10 cm,灵敏度为67.5%,特异度为53.3%,约登指数0.208,表明仅用羊水指数单个指标预测外倒转成功的效果亦不理想。但手术时孕周、羊水指数及产次三者联合的ROC曲线下面积为0.744(95%CI:0.640~0.848,P<0.001),对外倒转术成功有一定的预测能力,其约登指数为0.518,灵敏度为70.0%,特异度为81.8%。见图2及表3。
三、讨论
足月妊娠中,胎儿臀位的发生率为3%~4%[5],是我国择期剖宫产的第5位原因[6]。外倒转术可使臀位足月妊娠的剖宫产率显著降低[4]。外倒转术已被美国妇产科医师学会(American College of Obstetricians and Gynecologists, ACOG)和英国皇家妇产科学会(Royal College of Obstetricians and Gynaecologists, RCOG)推荐用于所有足月臀先露妊娠[7]。本研究探讨了影响外倒转术成功的因素,结果发现,手术孕周<38周、羊水指数>11.10 cm,以及经产妇,与外倒转术成功相关。三者联合对手术成功有一定的预测能力。
1.影响外倒转术成功的因素:有关文献中对外倒转术成功率的差异较大,为33.3%~81.1%[8-10]。有研究发现,孕37周后外倒转术的成功率(49.1%)高于孕34~36周(41%)[11]。RCOG认为,臀位或横位的初产妇在孕36周即可施行外倒转术,而经产妇应在孕37周后施行[12-13]。为避免医源性早产,本研究均选择妊娠≥37周的孕妇实施外倒转术,孕周的最佳截断值在37.79周,因此建议在妊娠38周之前实施外倒转术。
Beuckens等[14]回顾2 546例接受外倒转术的病例发现,初产妇外倒转术的成功率仅为34%,而经产妇可达60%。吴婷等[15]报道的195例中,经产妇的外倒转成功率高于初产妇[84.5%(71/84)与45.9%(51/111),χ2=30.383,P<0.001]。本研究初产妇成功率为49.1%(27/55),经产妇成功率为79.4%(50/63)。经产妇由于腹壁松弛,胎头容易握持,较初产妇更容易成功,但也容易发生胎位复转。本文的2例胎位复转均发生在经产妇。操作成功后需要毛巾卷成圆柱状放于胎头两侧,直至胎头固定。另一影响因素是羊水指数,最佳截断值为11.10 cm。Weill等[16]发现,羊水指数≥10 cm有利于提高外倒转术的成功率,而郑亮慧等[17]的研究也表明,羊水指数≥12 cm是外倒转术成功的影响因素。可见,羊水深度也是影响外倒转术成功的因素。产次、羊水指数及手术孕周三者联合对手术成功有一定的预测价值,AUC=0.744(P<0.001),灵敏度和特异度分别为70.0%和81.8%。这对临床医生筛选病例有一定的帮助。
2.外倒转术的并发症及处理:龙俊青等[18]报道358例孕妇行外倒转术的成功率为70.1%(251/358),并发症总发生率为2.2%(8/358)。多数报道指出,严重并发症(如胎儿宫内死亡、胎盘早剥和显性脐带脱垂)发生率低于1%。一篇对12 955例孕妇的系统综述发现,外倒转术总并发症发生率为6.1%(95%CI:4.7%~7.8%),严重并发症(包括11例胎儿宫内死亡和12例胎盘早剥)发生率为0.24%(95%CI:0.17%~0.34%)[19]。本研究118例孕妇的成功率为65.3%(77/118),总并发症发生率为16.1%(19/118),包括胎心异常[11.0%(13/118)],脐带先露和胎位复转[均为1.7%(2/118)],胎儿宫内死亡和胎盘早剥[均为0.8%(1/118)],严重并发症发生率为1.7%(2/118)。有文献认为,一过性胎心变化很常见,发生率在9%~9.6%[20-21],甚至可达28%~48.5%[22-23]。本研究中并发症主要为胎心率异常。团队需对一过性胎心异常进行判别及规范管理。心率减慢可能继发于对胎头施加压力时的迷走神经反射。大多数胎心减慢多会在6 min之内恢复正常[24]。对于术者来说,等待胎心恢复很重要,而经验不够丰富的术者可能因此急于行剖宫产术。超过10 min的胎心过缓和脐带血pH值降低有关,建议10 min内完成分娩[23]。RCOG[25]2017年发布关于孕足月外倒转术的指南,以及孙笑等[26]的研究也认为,超过6 min胎心率未恢复正常,应行急诊剖宫产术。所以本单位制定了操作流程,如胎心减慢持续6 min不能缓解,则启动急诊剖宫产术,尽量避免新生儿窒息。外倒转成功后可能存在脐带先露,如果胎膜完整,多会自行消失,不必因此行急诊剖宫产术。本研究中出现1例外倒转术成功后胎儿宫内死亡的严重并发症发生在术后12 h,术中及术后2 h常规胎心监护呈反应型,胎儿娩出后胎盘和羊水均未见异常,仅发现脐带绕颈1周,不排除外倒转术后脐带位置改变,阻断血流所致。文献报道术中或术后发生胎儿死亡的概率极低[27-28]。外倒转术是相对安全的,但仍需加强术后监测,尽早发现胎儿窘迫,及时剖宫产分娩。
综上所述,施行外倒转术前,应充分做好评估及准备工作。外倒转术的成功率受到多项因素的影响,除了孕周、羊水指数及产次外,还要考虑操作者熟练程度、臀位类型、胎儿体重、胎儿入盆情况,胎头是否可握持,以及腹壁厚度等因素。本研究样本量有限,需扩大样本量,对影响外倒转术成功的相关因素做进一步分析。
利益冲突 所有作者声明无利益冲突
参考文献略
