中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
双胎妊娠妇女适宜孕期增重及其与妊娠结局的关系
本文引用格式:张玢琪,刘小华,程蔚蔚. 双胎妊娠妇女适宜孕期增重及其与妊娠结局的关系[J] . 中华围产医学杂志, 2017,20(2):115-119. DOI:10.3760/cma.j.issn.1007-9408.2017.02.010
【摘 要】 目的 探讨双胎妊娠妇女适宜孕期增重及其与妊娠结局的关系。 方法 本研究为回顾性研究。研究对象为2012年1月1日至2015年6月30日在上海交通大学医学院附属国际和平妇幼保健院分娩的双胎妊娠孕妇。先选择妊娠结局良好,且无妊娠合并症或并发症的孕妇711例,计算其孕期增重,将这些孕妇的孕期增重的P25~P75定为适宜孕期增重范围。在此基础上,选择足月双胎、无妊娠合并症的孕妇504例,分析孕期增重范围与妊娠结局的关系。采用t检验、方差分析或χ2检验对数据进行统计学分析。 结果 (1)初步确定双胎足月妊娠孕妇(37孕周)的适宜增重范围为15.3~21.4 kg。体重过低[体重指数(body mass index,BMI)<18.5]、正常体重(≥18.5~<25.0)和超重肥胖(≥25.0)双胎孕妇孕期增重[M(P25~P75)]分别为18.5(15.8~22.2)、18.3(15.3~21.3)和18.1(14.9~21.5)kg,3组差异无统计学意义(F=0.121,P=0.886)。(2)对504例根据前述适宜孕期增重范围分为增重过低组(低于推荐范围下限)137例,增重正常组(孕期增重在推荐范围内)238例和增重过高组(孕期增重高于推荐范围上限)129例。分析发现,随孕期增重水平增加,新生儿出生体重明显增大[分别为(2 626.1±225.8)、(2 680.1±237.9)和(2 751.9±257.1)g, F=9.189,P<0.01];双胎出生体重均≥2 500 g的孕妇所占比例略呈上升趋势,但差异无统计学意义[3组分别为51.1%(70/137)、60.5%(144/238)和64.3%(83/129),χ2=5.279,P=0.071]。孕期增重过低组、正常组及过高组相比,妊娠期糖尿病的发病风险呈下降趋势[分别为31.4%(43/137)、14.7%(35/238)和9.3%(12/129),χ2=25.144,P<0.01],而妊娠期高血压疾病(包括妊娠期高血压和子痫前期)的发病风险差异无统计学意义。504例足月双胎妊娠孕妇中,妊娠期糖尿病患者90例(17.8%),其孕前平均BMI为22.5±2.8,高于非患病孕妇的21.2±2.9(t=3.735,P<0.01);妊娠期高血压疾病(包括子痫前期和妊娠期高血压)患者共67例(13.3%),其孕前平均BMI为22.4±2.8,高于未患病孕妇的21.3±2.9(t=2.767,P=0.006)。 结论 孕前BMI对孕期增重的影响不明显。孕期增重达到或超过推荐的适宜增重范围,且在一定范围内时,能够有效提高新生儿出生体重,且未见增加妊娠期并发症(包括妊娠期糖尿病、妊娠期高血压和子痫前期)的发生风险。 【关键词】 妊娠,双胎;体重增长;人体质量指数;妊娠结局
孕期增重和妊娠结局直接或间接相关。体重增加过快或者过多,会使妊娠期糖尿病及高血压等妊娠并发症的发生率增加,也增大巨大儿和大于胎龄儿的发生风险,从而间接增大产后出血、难产及剖宫产的风险[1-2]。现有研究也表明,孕期过度增重可导致子代远期慢性代谢性疾病,如肥胖、高血压及糖尿病等[3]。相反,如果孕期热量摄入不足,体重增加过慢或不足,同样也会引起小于胎龄儿和早产等不良妊娠结局[4-5]。2009年,美国国立医学研究院(Institute of Medicine,IOM)发布了单胎妊娠孕妇基于孕前体重指数(body mass index,BMI)的总孕期增重和增重速率的新推荐值。同时,该组织针对双胎妊娠孕妇提出了临时性指南,即BMI在正常范围(≥18.5~<25.0)的孕妇,孕期增重为17.0~25.0 kg;而超重孕妇(≥25.0~<30.0)的孕期增重为14.0~23.0 kg,肥胖孕妇(BMI≥30.0)的孕期增重为11.0~19.0 kg[6-7]。但这一指南并未提出孕前BMI<18.5的双胎妊娠孕妇的推荐孕期增重。我国孕妇的体型、体格和营养状况与欧美孕妇相比,存在较明显差异。IOM推荐的孕期增重是否适于我国双胎孕妇,还有待进一步研究。本研究回顾分析2012年1月1日至2015年6月30日在本院分娩的双胎孕妇的孕前BMI及孕期增重情况,分析孕期增重与不良妊娠结局的关系。
资料与方法
一、研究对象
在2012年1月1日至2015年6月30日于上海交通大学医学院附属国际和平妇幼保健院分娩的1 330例双胎妊娠孕妇中,分别按下述标准纳入研究对象。
1.纳入标准一:为研究适宜孕期增重范围,纳入符合以下标准的孕妇:(1)双胎妊娠,≥28孕周;(2)于本院建卡行产前检查(简称产检),且24孕周后产检记录完整;(3)无妊娠合并症;(4)无下述妊娠期并发症:妊娠期高血压疾病、妊娠期糖尿病、妊娠期肝内胆汁淤积症(intrahepatic cholestasis of pregnancy,ICP);(5)排除单绒毛膜单羊膜囊双胎、可疑双胎输血综合征、选择性胎儿生长受限或一胎胎死宫内;(6)新生儿无畸形。
2.纳入标准二:为进一步研究适宜孕期增重与不良妊娠结局之间的关系,纳入符合以下标准的孕妇:(1)足月双胎妊娠(≥37孕周);(2)孕期本院定期建卡产检,24孕周后产检记录完整;(3)无妊娠合并症;(4)排除单绒毛膜单羊膜囊双胎、可疑双胎输血综合征或选择性胎儿生长受限、一胎胎死宫内;(5)新生儿无畸形。
二、资料提取方法
通过电子病历系统,提取所有双胎妊娠孕妇的年龄、受孕方式(自然受孕或辅助生殖)、绒毛膜性、每次产检的孕周及体重、分娩的相关信息及妊娠结局,及其新生儿的相关信息。
三、相关指标和诊断标准
1.孕前体重:在孕妇于本院建卡时记录。
2.孕前BMI:计算公式为孕前体重(kg)/身高(m)2。
3.增重:计算方法为每次产检时测得的体重-孕前体重。孕妇每次于本院产检时,均由专职护士测量体重,录入电子病历系统。
4.孕周:均通过末次月经及早孕期B超核实。
5.绒毛膜性:在6~10孕周,通过孕囊个数确定;或在11~14孕周,通过B超检查呈“T”或“V”征确定。
本研究中的所有诊断均符合《妇产科学》(第7版)的相应标准。
四、分组和数据分析
按照孕前BMI,将符合标准一的研究对象分为3组,即体重过低组(BMI<18.5)、正常体重组(≥18.5~<25.0)及超重肥胖组(≥25.0)。研究各组孕期增重。以孕足月增重的P25~P75区间,定为孕期增重推荐范围。再按照该推荐范围,将符合标准二的研究对象分为3组,即增重过低组(低于推荐范围下限),增重正常组(孕期增重在推荐范围内)和增重过高组(孕期增重高于推荐范围上限)。进一步分析孕期增重大于或小于推荐范围与发生妊娠不良结局的关系。
五、统计学分析
采用SPSS 19.0统计学软件进行分析。对数据的一般情况和特征进行描述性分析。正态分布的计量资料以x±s表示,计数指标采用例数和百分率表示。分别采用t检验、方差分析或χ2检验对数据进行组间比较,检验水准为α=0.05。
结 果
一、孕期增重的分布状况
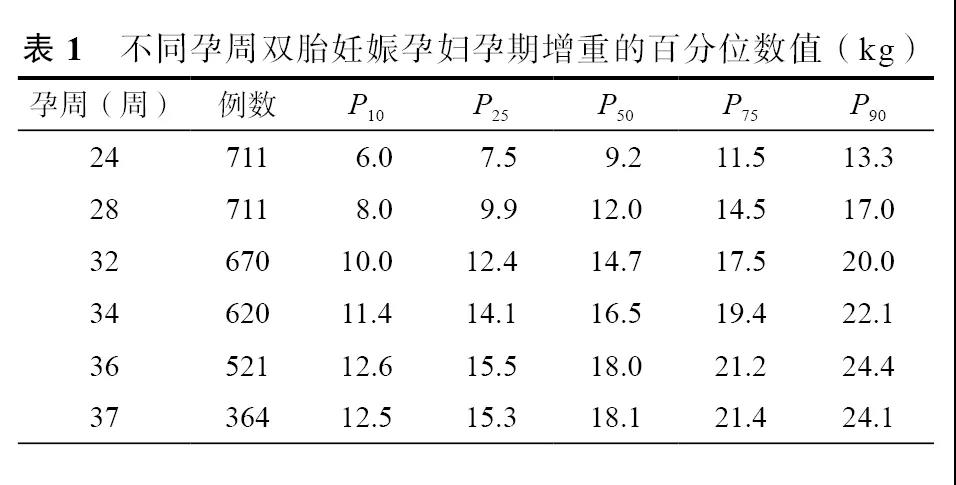
研究期间,共1 330例双胎妊娠孕妇在本院分娩。基于前述纳入标准,符合标准一的研究对象共711例,其平均年龄为(31.0±3.5)岁,平均孕前BMI为21.6±3.0。711例中,99例(13.9%)孕前体重过低(BMI<18.5),544例(76.5%)孕前BMI在正常范围(BMI≥18.5~<25),68例(9.6%)超重或肥胖(BMI>25)。134例(18.8%)双胎妊娠为单绒毛膜性,577例(81.2%)为双绒毛膜性。319例(44.9%)为自然受孕,392例(55.1%)为辅助生殖技术(in vitro fertilization,IVF)受孕。364例(51.2%)孕妇足月分娩。不同孕周孕期增重的百分位数值见表1。其中,双胎妊娠孕妇孕足月(37孕周)的适宜增重范围为15.3~21.4 kg。
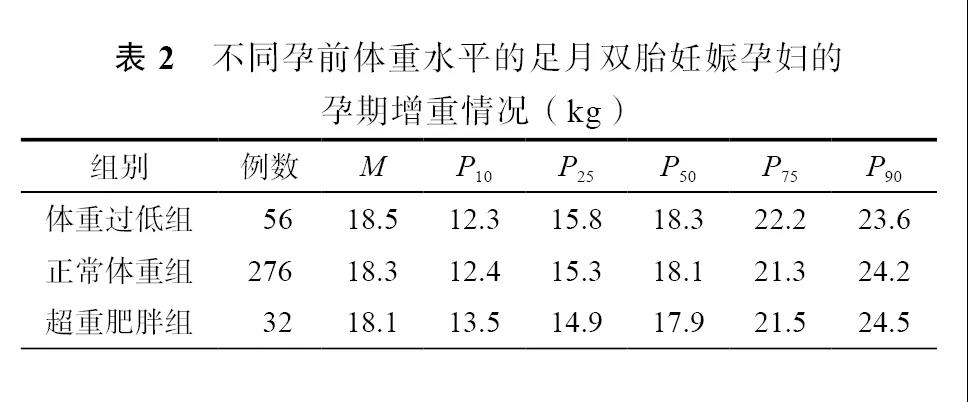
体重过低组、正常体重组和超重肥胖组双胎孕妇孕期增重见表2。3组孕期增重中位数分别为18.5、18.3和18.1 kg,适宜增重范围(P25~P75)则分别为15.8~22.2、15.3~21.3和14.9~21.5 kg。3组孕期增重差异无统计学意义(F=0.121,P=0.886)。
二、孕期增重与妊娠结局的相关性
符合标准二的孕妇共504例,平均年龄(31.5±3.0)岁,平均孕前体重指数为(21.5±3.0)。其中,75例(14.9%)为单绒毛膜双胎,429例(85.1%)为双绒毛膜双胎;186例(36.9%)为自然受孕,318例(63.1%)通过IVF受孕。504例孕妇中,137例(27.2%)孕期增重过低,238例(47.2%)孕期增重正常,129例(25.6%)孕期增重过高。3组孕妇的孕前BMI分布、年龄、受孕方式、绒毛膜性等方面差异均无统计学意义。见表3。

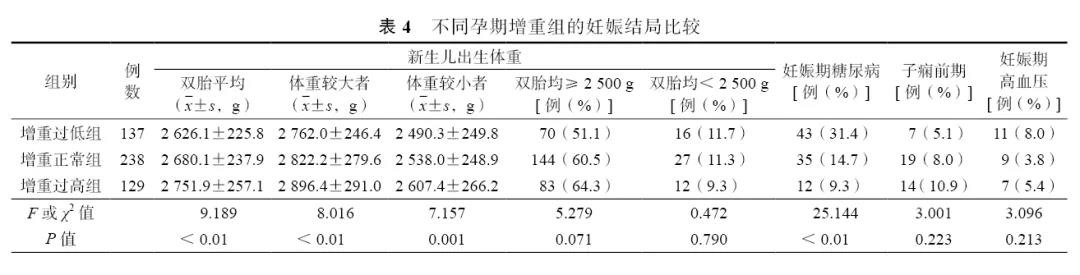
不同孕期增重孕妇的妊娠结局见表4。随着孕期增重水平增加,新生儿出生体重明显增加;双胎均≥2 500 g的孕妇所占比例略呈上升趋势,但差异无统计学意义;双胎均<2 500 g的孕妇所占比例差异无统计学意义。由表4可见,孕期增重过低组、正常组及过高组妊娠不良结局比较,妊娠期糖尿病的发病风险呈下降趋势,而妊娠期高血压及子痫前期的发病风险差异无统计学意义。本研究504例足月双胎妊娠孕妇中,妊娠期糖尿病患者90例(17.8%),其孕前平均BMI为22.5±2.8,高于未患病孕妇的21.2±2.9(t=3.735,P<0.01);妊娠期高血压疾病(包括子痫前期和妊娠期高血压)患者共67例(13.3%),其孕前平均BMI为22.4±2.8,高于未患病孕妇的21.3±2.9(t=2.767,P=0.006)。
讨 论
一、孕期增重与妊娠结局
本研究探讨了本地区双胎妊娠妇女孕期增重状况及其与妊娠结局的关系。2009年美国IOM列出了不同孕前BMI水平双胎妊娠的孕期增重推荐范围[6-7]。在此基础上,本研究得出双胎妊娠孕期适宜增重范围约为15.0~21.0 kg。这一范围低于IOM的推荐范围,考虑可能和人种及饮食结构差异有关。此外,本研究中,双胎孕妇孕前BMI对孕期增重影响不明显,这可能与研究样本中正常BMI人群所占比例较大(76.5%),而其余2组样本量相对较少有关。
适宜的孕期增重能够改善新生儿质量,降低母体妊娠风险。本研究进一步将504例无合并症的足月双胎妊娠孕妇,按孕前BMI及本研究得到的孕期增重范围,分为孕期增重过低组、正常组和过高组。研究显示,随着孕期增重的增加,双胎新生儿出生体重明显增加,而孕期增重超过该推荐范围并未引起妊娠期高血压、子痫前期、妊娠期糖尿病等并发症风险增高。相较于孕期增重,孕前体重可能对孕期并发症的发生影响更大。本研究中,有妊娠期糖尿病及妊娠期高血压疾病的双胎孕妇的孕前BMI明显高于正常双胎孕妇。因此,除了加强孕期监测,也应当注重孕前体重管理,以降低妊娠风险,取得较好的妊娠结局。
本研究还发现,当孕期增重过多时,双胎孕妇妊娠期糖尿病的发生风险呈下降趋势,这与既往相关研究结论不一致[8]。肥胖是已知的糖尿病高危因素,部分在单胎妊娠的研究也表明,孕期过度增重会增加妊娠期糖尿病的患病风险[9]。仅基于本研究的结果,尚不能认为孕期增重与双胎孕妇妊娠期糖尿病的发病呈负相关。推测出现这一结果,可能是因为产科医生根据单胎妊娠体重管理经验,对具有肥胖、糖尿病家族史等高危因素以及临床确诊的妊娠期糖尿病双胎孕妇加强了体重干预,同时患者本身更加注重血糖及饮食控制,反而导致孕期增重减少,甚至低于推荐范围。
二、本研究存在的局限性
目前国内对于双胎妊娠孕期增重状况的研究较少。本研究也存在一定的局限性。首先,本研究数据来源于孕妇本人提供(孕前体重)及历次产检记录,可能存在回忆及记录不够准确,影响部分数据的精确性。且本研究仅基于一家医疗机构近3.5年的双胎孕妇分娩资料,分析结果仅能为了解本地区双胎妇女孕期增重情况提供一定参考,不足以反映双胎孕妇孕期增重的全部情况。其次,本研究中,针对双胎妊娠适宜的孕期增重为15.0~21.0 kg,达到或超过该范围能取得较好的新生儿体重,并不增加妊娠并发症。然而,当孕期增重超过某一上限时,仍可能引起巨大儿、妊娠期高血压、妊娠期糖尿病等不良妊娠结局。但该上限仍需进一步研究明确。再次,在孕期增重与妊娠结局相关性的研究中,纳入对象仅包含37孕周及以上的足月双胎妊娠孕妇,而排除了早产双胎孕妇。然而,在临床工作中,妊娠期糖尿病、子痫前期等妊娠并发症与早产密切相关,剔除这部分早产数据可能对分析结果带来偏差。
三、总结
本研究认为,针对本地区足月双胎孕妇,适宜的孕期增重范围为15.0~21.0 kg。达到或超过该范围的双胎妊娠能取得较好的新生儿出生体重,并不增加妊娠期并发症,如妊娠期糖尿病、妊娠期高血压、子痫前期的发生风险。本研究提示,产科医生应当注重双胎妊娠孕妇孕期适当补充营养,避免过度体重控制。但目前还需要大样本量的临床研究,进一步探讨孕期不同阶段体重增长模式及各阶段的增重速率,以完善对我国双胎妊娠孕妇孕期增重状况的研究。
参考文献
[1]Ruifrok AE, van Poppel MN, van Wely M, et al. Association between weight gain during pregnancy and pregnancy outcomes after dietary and lifestyle interventions: a meta-analysis[J]. Am J Perinatol, 2014,31(5):353-364. DOI: 10.1055/s-0033-1352484.
[2]Macdonald-Wallis C, Tilling K, Fraser A, et al. Gestational weight gain as a risk factor for hypertensive disorders of pregnancy[J]. Am J Obstet Gynecol, 2013,209(4):327.e1-17. DOI: 10.1016/j.ajog.2013.05.042.
[3]Kaar JL, Crume T, Brinton JT, et al. Maternal obesity, gestational weight gain, and offspring adiposity: the exploring perinatal outcomes among children study[J]. J Pediatr, 2014,165(3):509-515. DOI: 10.1016/j.jpeds.2014.05.050.
[4]Truong YN, Yee LM, Caughey AB, et al. Weight gain in pregnancy: does the Institute of Medicine have it right?[J]. Am J Obstet Gynecol, 2015,212(3):362.e1-8. DOI: 10.1016/j.ajog.2015.01.027.
[5]Fox NS, Rebarber A, Roman AS, et al. Weight gain in twin pregnancies and adverse outcomes: examining the 2009 Institute of Medicine guidelines[J]. Obstet Gynecol, 2010,116(1):100-106. DOI: 10.1097/AOG.0b013e3181e24afc.
[6]Institute of Medicine. Weight gain during pregnancy: reexamining the guidelines[M]. Washington DC: The National Academies Press, 2009.
[7]Goodnight W, Newman R. Optimal nutrition for improved twin pregnancy outcome[J]. Obstet Gynecol, 2009,114(5):1121-1134. DOI: 10.1097/AOG.0b013e3181bb14c8.
[8]Bodnar LM, Pugh SJ, Abrams B, et al. Gestational weight gain in twin pregnancies and maternal and child health: a systematic review[J]. J Perinatol, 2014,34(4):252-263. DOI: 10.1038/jp.2013.177.
[9]Hedderson MM, Gunderson EP, Ferrara A. Gestational weight gain and risk of gestational diabetes mellitus[J]. Obstet Gynecol, 2010,115(3):597-604. DOI: 10.1097/AOG.0b013e3181cfce4f.
