中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
新生儿睾丸扭转的临床特点:13例分析
本文引用格式:牛之彬, 杨屹, 侯英, 等. 新生儿睾丸扭转的临床特点:13例分析 [J] . 中华围产医学杂志,2017,20 (6): 439-443. DOI: 10.3760/cma.j.issn.1007-9408.2017.06.007
【摘 要】 目的 总结分析新生儿睾丸扭转(neonatal testicular torsion, NTT)的临床特点及治疗措施。 方法 回顾性分析2009年1月至2014年12月中国医科大学附属盛京医院收治的13例NTT病例。通过医院的医疗信息管理系统,收集这些病例的临床资料和随访情况等,对这些NTT患儿的临床特点和治疗情况进行描述性分析。 结果 (1)13例日龄为1~28 d,平均8.2 d;左侧8例,右侧4例,双侧1例;急症型7例,非急症型6例。(2)急症型7例存在阴囊急症表现,彩超显示患侧睾丸血运异常,术前均诊断为NTT;5例手术(探查6睾,切除5睾,其中1例为双侧),2例拒绝手术。4例单侧睾丸扭转证实已发生睾丸坏死,切除后,对侧睾丸行预防性固定;1例为双侧睾丸扭转,但扭转程度不同,保留相对病变较轻侧睾丸。所有切除睾丸术后病理检查显示睾丸组织结构基本消失,大部分呈现出血伴坏死改变,其间可见少量残存的生精小管和输精管。(3)非急症型6例,无阴囊急症表现,彩超显示患侧阴囊内异常包块,3例MRI可见混杂信号包块。术前3例诊断为睾丸肿瘤,3例诊断为NTT。6例均行手术治疗。术中见患侧阴囊内无正常睾丸组织,为质硬、均一的肿物,与周围组织可有粘连,扭转方向及程度已分辨不清,术后病理检查可见大部分出血坏死及钙化灶,睾丸结构基本不见,术后均诊断为NTT。(4)术后随访3~12个月。所有手术病例患侧阴囊切口均愈合良好,阴囊无出血肿胀,2例保守治疗的患儿及1例双侧NTT的患儿分别在出院2和3个月复查时发现患病睾丸明显萎缩,查体可触及小而硬的包块,术后6个月随访超声显示病变睾丸演变为无血流信号的瘢痕结构。所有单侧NTT患儿随访超声检查,均未发现对侧睾丸异常改变。 结论 彩超结合临床表现可准确诊断急症型NTT,但非急症型NTT的超声影像需与睾丸畸胎瘤鉴别。对于急症型NTT,及时手术干预对挽救病变睾丸仍有意义。 【关键词】 精索扭转;围产期;婴儿,新生
睾丸扭转是泌尿外科较严重的阴囊急症之一。新生儿睾丸扭转(neonatal testicular torsion, NTT)也称围产期睾丸扭转,临床上比较少见。NTT可发生于整个围产期,缺乏特异性临床表现,睾丸坏死率极高,应引起临床工作者的重视。现总结分析本院收治的13例NTT病例的临床特点,以提高对该病的认识,探讨更为实用的NTT诊断分类及相应的治疗措施。
一、资料与方法
1.临床资料:2009年1月至2014年12月,中国医科大学附属盛京医院收治NTT病例13例。13例患儿日龄为1~28 d(平均8.2 d);睾丸扭转发生在左侧8例,右侧4例,双侧1例。13例均为足月儿,5例经阴道分娩出生,8例为剖宫产出生,出生体重2 900~3 600 g(平均3 200 g)。13例患儿的母亲在孕期均无腹痛、异常胎动及阴道流血等异常表现。13例患儿均因被家长发现阴囊异常前来就诊。其中,发现到就诊时间<24 h者1例,24~72 h者3例,>72 h者9例。入院时合并对侧睾丸鞘膜积液5例、新生儿肺炎1例、新生儿黄疸2例。
2.方法:通过本院医疗信息管理系统采集上述病例的临床表现、影像学资料及治疗和随访情况,进行回顾性分析。
3. NTT的诊断标准和分型:根据临床表现及影像学检查,分为急症型和非急症型。(1)急症型:表现为阴囊肿大,患侧阴囊呈暗红或黑紫色,伴阴囊水肿触痛(图1);彩超显示患侧阴囊壁增厚,患侧睾丸增大轮廓不规则,其内为中低回声,血流信号显示不清、减少或消失(图2)。(2)非急症型:表现为阴囊皮肤基本正常,患侧阴囊异常包块,无触痛,彩超显示患侧未见正常睾丸影像,可见一界限清晰、高回声、边缘包绕内部为低回声或不均质回声的异常包块(图3)。

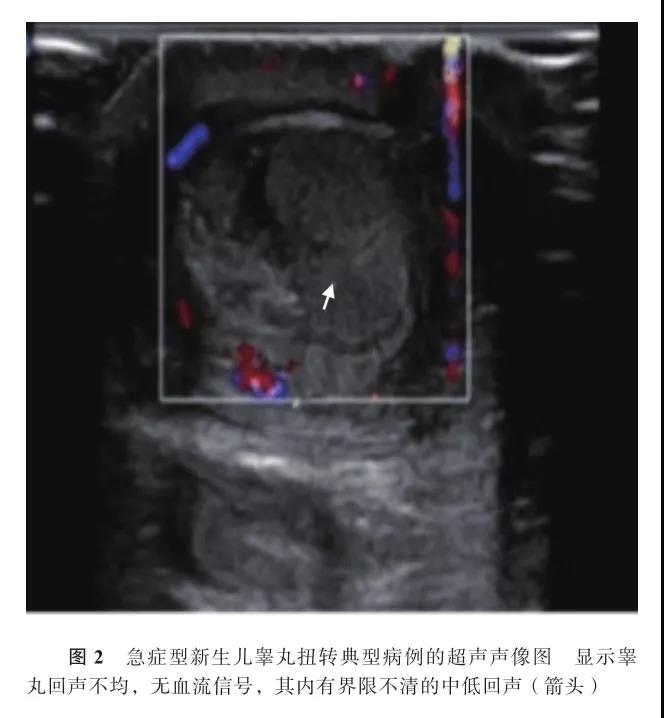
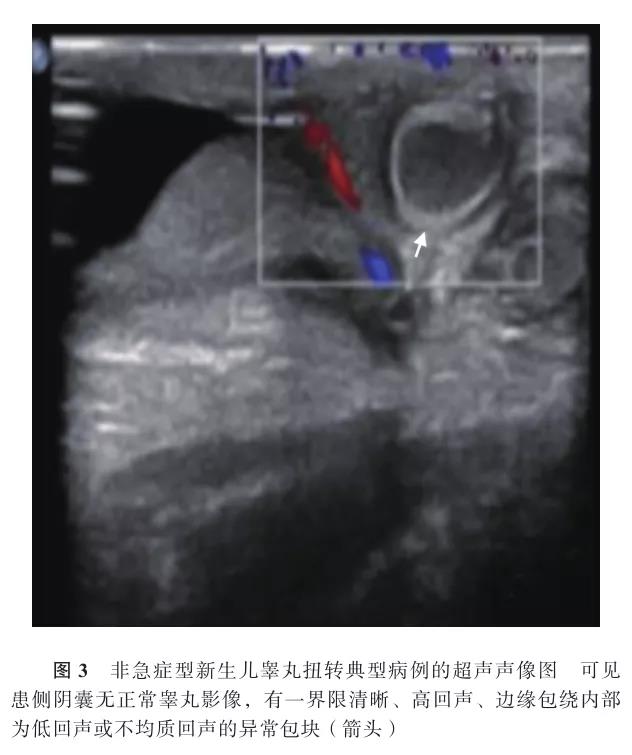
二、结果
1.临床分类及术前诊断:(1)急症型:共7例,彩超显示血流信号不清2例、减少1例、消失4例,术前均诊断为NTT。(2)非急症型:共6例,彩超于患侧未见正常睾丸影像,其中3例行MRI检查,显示患侧阴囊内异常混杂信号包块(图4),3例术前诊断提示为睾丸肿瘤,3例术前诊断为NTT。

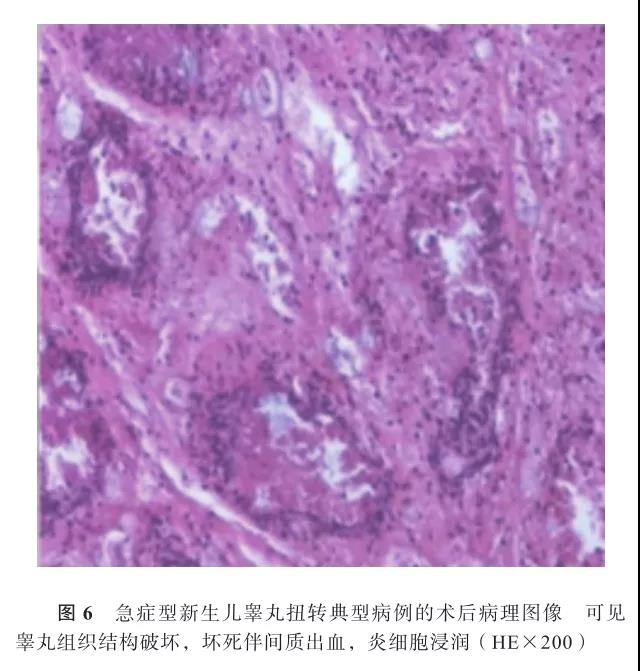
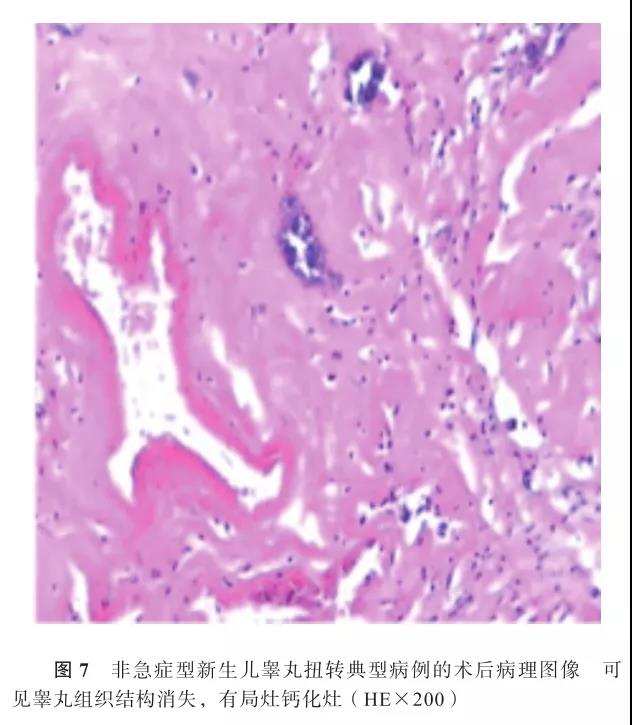
2.治疗及随访:(1)急症型:2例拒绝手术治疗,其余5例行手术治疗,共探查6睾(1例为双侧),切除5睾。6睾证实为精索睾丸扭转,扭转360°~540°;鞘膜外扭转4睾,鞘膜内扭转2睾。术中,4例单侧睾丸扭转证实已发生睾丸坏死(图5),切除后,对侧睾丸行预防性固定;1例为双侧睾丸扭转,但扭转程度不同,保留相对病变较轻侧睾丸。所有切除睾丸术后病理检查均显示睾丸组织结构基本消失,大部分呈现出血伴坏死改变,其间可见少量残存的生精小管和输精管(典型病例见图6)。(2)非急症型:均行手术治疗(均切除),术中见患侧阴囊内无正常睾丸组织,为质硬、均一的肿物,与周围组织有粘连,扭转方向及程度已分辨不清,术后病理检查可见大部分出血坏死及钙化灶,睾丸结构基本不见(典型病例见图7),术后均诊断为NTT。所有患儿术后住院观察3~6 d(平均4.5 d),根据阴囊红肿情况应用抗生素1~3 d,待阴囊肿胀减轻或消失后出院。
术后随访时间为3~12个月。所有手术病例患侧阴囊伤口均愈合良好,阴囊无出血肿胀。2例保守治疗的患儿及1例双侧NTT的患儿分别在出院2和3个月复查时发现患病睾丸明显萎缩,查体可触及小而硬的包块,术后6个月随访超声显示病变睾丸演变为无血流信号的瘢痕结构。所有单侧NTT患儿随访超声检查,均未发现对侧睾丸出现异常改变。

三、讨论
1.NTT的病因:NTT是睾丸扭转的特殊类型,1897年首次报道。根据发生的时间,可将NTT分为产前和产后睾丸扭转,前者也称宫内睾丸扭转。NTT可以发生在围产期的各个阶段,因此也可将NTT定义为“围产期睾丸扭转(perinatal testicular torsion)”[1]。因绝大部分病例在新生儿期才得以诊断,因此临床上仍多将本病称为NTT。NTT的具体病因尚不明确。有学者认为,NTT是提睾反射亢进与鞘膜囊和阴囊壁粘连疏松相互作用的结果;而又有学者认为,高出生体重、难产或臀位产所致的产伤,以及提睾反射过度活跃等,可能与产前睾丸扭转有关[2-3]。本研究的患儿中,并未发现明确的病因线索。
2.NTT的分类:目前的一些研究,多遵循产前与产后的分类方法。但临床上有时难以准确判断睾丸扭转的发生时间。Cuervo等[4]根据临床表现,将NTT分为5种类型。(1)第一类:指睾丸扭转发生在产前数月,出生时表现为睾丸缺如或小瘤样睾丸。(2)第二类:睾丸扭转发生在产前数周,表现为规则的、质地偏硬、无触痛的阴囊肿物,常位于患侧阴囊上方,较对侧睾丸偏小,紧贴阴囊壁,无急性炎症体征,不能透光。(3)第三类:发生在产前数天,表现为质地硬、无触痛的阴囊肿物,大于或与健侧睾丸大小类似,无急性炎症体征,不能透光。(4)第四类:发生在产前数天或数小时,出生时表现为急性炎症症状,如阴囊触痛、红肿,有时出现睾丸上抬,精索增粗并有触痛。(5)第五类:即生后睾丸扭转。实际上,第一类NTT生后往往诊断为不可触及型隐睾,临床上很难做出NTT的诊断,因此这些病例多按隐睾的处理原则进行治疗,而其余4类NTT才属于出生时存在特殊症状而需处理的类型。其中,第二、三类(均发生于产前)为非急症型NTT,第四、五类(发生于围产后期,包括产前、产时和产后)为急症型NTT。本研究发现,急症型和非急症型的临床症状、影像学及病理表现均有较明显区别,而按临床表现区分NTT为急症或非急症型的分类方式可能更简单明了,更易于临床医师把握。
3.NTT的超声检查:超声检查在NTT的诊断中有重要的意义。有学者报道了宫内诊断为睾丸扭转的病例,并提出宫内睾丸扭转相关的超声表现包括增大的睾丸和附睾,在鞘膜外及鞘膜脏层和壁层间的血性积液(“双环状出血”征)、对侧睾丸鞘膜积液及阴囊中隔偏离向健侧[5],但上述超声特点并非宫内睾丸扭转的特异性表现,而且这种影像表现与检查进行的时机密切相关。目前大部分临床研究是关于超声检查在新生儿期发现睾丸扭转,有研究认为超声检查的敏感度可高达100%[6]。尤其是急症型NTT,其超声影像表现与年长儿睾丸扭转是一致的。有经验的超声医师可利用彩色多普勒血流显像和高频超声显像有效地诊断急症型睾丸扭转,超声影像显示病变睾丸增大,回声纹理混杂,常合并有睾丸周围的鞘膜积液,并在彩色多普勒血流图中显示出患侧睾丸血流的减弱或消失[7]。高频超声显像可见有正常附睾的睾丸同质回声减少,后期可见异质的睾丸回声;若无回声,则表示出血梗死和局部组织坏死[8]。
本研究发现,急症型NTT超声提示患侧睾丸血流消失或减少,睾丸内混杂回声,体积增大,超声检查均诊断为睾丸扭转,并经手术探查证实。因此可以认为,及时进行超声检查,完全有可能早期发现产时及产后的睾丸扭转,从而有机会挽救病变睾丸。但需注意的是,超声多普勒血流信号的改变具有非特异性,如腹股沟斜疝发生嵌顿时,亦可出现睾丸血流信号改变[9]。此外,新生儿、尤其是早产儿在正常情况下由于睾丸血流较少,有时超声检查也不能探及血流。对于非急症型睾丸扭转,超声检查提示不均质回声、多发钙化灶及不均质混合性回声包块等,多表现为界限清晰高回声边缘包绕内部为低回声或不均质回声的包块。由于婴儿期血清甲胎蛋白水平较高,至8月龄才渐降至正常,因此,这种非急症型睾丸扭转易与睾丸肿瘤、特别是与睾丸囊性畸胎瘤相混淆[10]。本研究中,经超声检查,3例诊断为NTT,3例诊断为睾丸肿瘤并建议进一步进行MRI检查。但该3例的MRI影像仅提示为阴囊内异常混杂信号的包块,同样类似于睾丸肿瘤,缺乏特异性表现。因此,对NTT的诊断仍需要结合病史、仔细的体格检查及超声检查结果综合考虑,仍不能确定的,需手术探查。
4. NTT的治疗:NTT往往为鞘外睾丸扭转,即睾丸扭转伴随着精索扭转而发生,会严重影响患侧睾丸的血液循环,造成缺血坏死。对成年动物研究表明,睾丸血流阻断4~6 h,即可使其生精功能丧失,10~12 h后分泌激素的功能也会完全丧失;围产儿的组织更脆弱,这一损伤更为严重[11]。本研究接受手术的病例均在术中发现睾丸坏死,术后病理显示睾丸结构丧失,而保守观察的3例患儿睾丸在术后6个月随访时超声检查显示由于缺血损伤均发生了萎缩,演变为瘢痕结构。
关于NTT的治疗,目前临床的争论焦点主要有以下两方面:一是扭转侧是否应行急诊探查,二是对侧睾丸是否需要行固定术。目前主要有如下的观点。(1)对于能够明确诊断的生后睾丸扭转,应积极手术探查,以尽可能挽救患侧睾丸[12]。(2)6~8周龄,睾丸引带及睾丸鞘膜处于与阴囊逐渐固定的过程中,这一时期是睾丸扭转的易发期。由于双侧睾丸解剖的相似性,该阶段健侧睾丸处于可能扭转的高风险期。多数学者主张,对于此时期发现的单侧睾丸扭转,无论是产前还是生后发生的,均应积极手术探查,并行对侧睾丸固定[12-13]。(3)8周龄之后,再发生睾丸扭转的可能性已大大降低。而且大部分NTT是产前发生的,即使产后急诊手术解除扭转,也难以挽救患侧睾丸[14]。部分学者认为,对于此时发现的、已经明确为产前睾丸扭转、且目前睾丸已经坏死者,再行手术探查是没有必要的,只需对健侧睾丸予以积极的临床观察[15]。但临床上观察到的是具体的临床表现与症状,实际上难以区分NTT的发生时间和扭转程度。
结合文献及本研究结果认为,对于急症型NTT,应该积极进行手术探查。对于发生在产前短时间的,以及产时或产后的NTT,及时手术探查尚有机会挽救患侧睾丸。鉴于睾丸扭转病变后果严重,应同时行对侧睾丸固定。非急症型NTT往往诊断为睾丸肿物或阴囊肿物,由于与睾丸肿瘤相似而进行探查手术,术中诊断为睾丸扭转坏死,此时术中行健侧睾丸固定,对保护健侧睾丸,预防发生扭转,是十分必要的。对于产前数月发生的NTT,生后多在查体时发现患侧睾丸缺失,或腹股沟阴囊内小结节样结构。此种情况下,一般不能明确诊断为NTT,而诊断为不可触及型隐睾,则按隐睾的诊治原则给予相应治疗。
参考文献 [1]Callewaert PR, Van Kerrebroeck P. New insights into perinatal testicular torsion[J]. Eur J Pediatr, 2010,169(6):705-712. DOI: 10.1007/s00431-009-1096-8. [2]Kaye JD, Levitt SB, Friedman SC, et al. Neonatal torsion: a 14-year experience and proposed algorithm for management[J]. J Urol, 2008,179(6):2377-2383. DOI: 10.1016/j.juro. 2008.01.148. [3]Kumar S, Kanthan A, Abraham RD. Where are my testes?[J]. Lancet, 2009,373(9671):1310. DOI: 10.1016/S0140-6736 (09)60508-0. [4]Cuervo JL, Grillo A, Vecchiarelli C, et al. Perinatal testicular torsion: a unique strategy[J]. J Pediatr Surg, 2007,42(4):699-703. DOI: 10.1016/j.jpedsurg.2006.12.047. [5]Herman A, Schvimer M, Tovbin J, et al. Antenatal sonographic diagnosis of testicular torsion[J]. Ultrasound Obstet Gynecol, 2002,20(5):522-524. DOI: 10.1046/j.1469-0705.2002.00837.x. [6]Arena F, Nicòtina PA, Romeo C, et al. Prenatal testicular torsion: ultrasonographic features, management and histopathological findings[J]. Int J Urol, 2006,13(2):135-141. DOI: 10.1111/j.1442-2042.2006.01247.x. [7]Basta AM, Courtier J, Phelps A, et al. Scrotal swelling in the neonate[J]. J Ultrasound Med, 2015,34(3):495-505. DOI: 10.7863/ultra.34.3.495. [8]Prando D. Torsion of the spermatic cord: the main gray-scale and doppler sonographic signs[J]. Abdom Imaging, 2009, 34(5):648-661. DOI: 10.1007/s00261-008-9449-8. [9]Yagil Y, Naroditsky I, Milhem J, et al. Role of Doppler ultrasonography in the triage of acute scrotum in the emergency department[J]. J Ultrasound Med, 2010,29(1):11-21. [10]朱小江, 马耿, 郭云飞. 新生儿睾丸扭转临床回顾与分析[J].中国小儿急救医学,2013,20(5):532-534. DOI: 10.3760/cma.j. issn.1673-4912.2013.05.032. [11]Samnakay N, Tudehope D, Walker R. Spin on perinatal testicular torsion[J]. J Paediatr Child Health, 2006,42(11):734-736. DOI: 10.1111/j.1440-1754.2006.00961.x. [12]Yerkes EB, Robertson FM, Gitlin J, et al. Management of perinatal torsion: today, tomorrow or never?[J]. J Urol, 2005, 174(4 Pt 2):1579-1582; discussion 1582-1583. [13]Baglaj M, Carachi R. Neonatal bilateral testicular torsion: a plea for emergency exploration[J]. J Urol, 2007,177(6):2296-2299. DOI: 10.1016/j.juro.2007.02.005. [14]Guerra LA, Wiesenthal J, Pike J, et al. Management of neonatal testicular torsion: Which way to turn?[J]. Can Urol Assoc J, 2008,2(4):376-379. [15]Murphy FL, Fletcher L, Pease P. Early scrotal exploration in all cases is the investigation and intervention of choice in the acute paediatric scrotum[J]. Pediatr Surg Int, 2006,22(5):413-416. DOI: 10.1007/s00383-006-1681-0.
