中华医学会
地址: 中国北京东四西大街42号
邮编: 100710
新生儿肾外恶性横纹肌样瘤一例
本文引用格式: 金宏娟, 曹云, 吴小颖, 等. 新生儿肾外恶性横纹肌样瘤一例 [J] . 中华围产医学杂志, 2017, 20(10) : 756-758. DOI: 10.3760/cma.j.issn.1007-9408.2017.10.012.
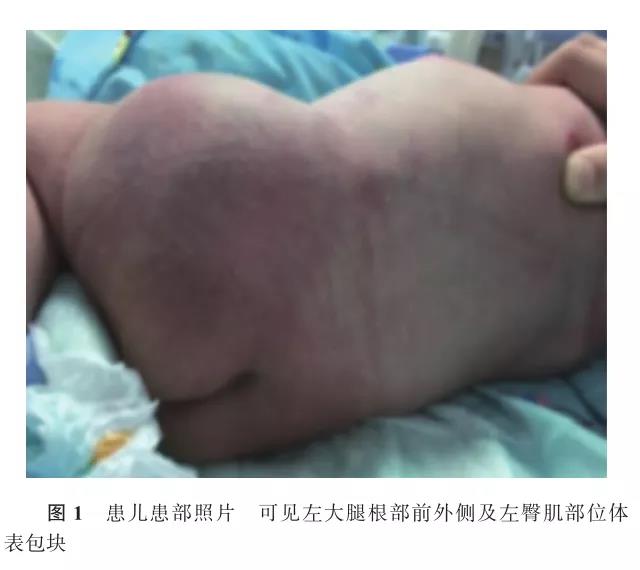
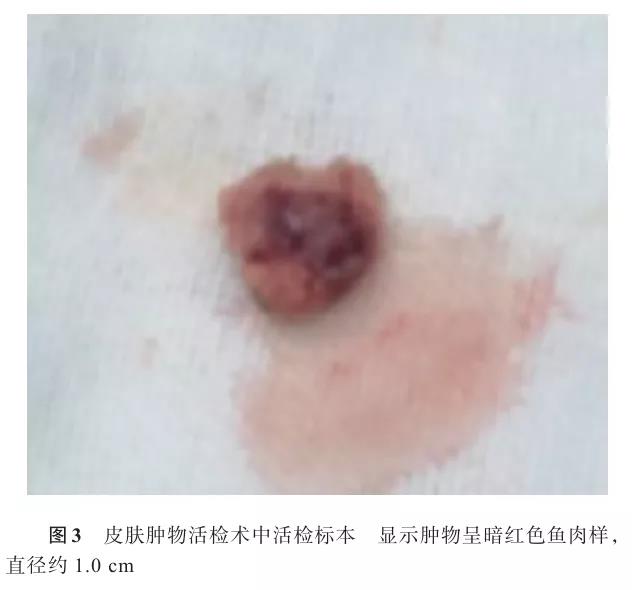
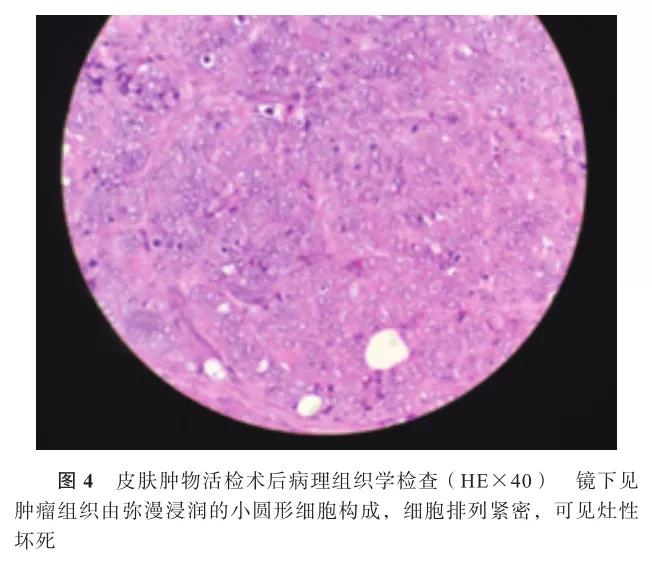
患儿,女,生后11 d,因“发现左腿根部肿胀、低热伴哭闹3 d”于2017年2月4日入院。患儿系第3胎第2产,孕38周+4经阴道自然分娩娩出,出生情况好,出生体重3 340 g,生后母乳喂养,吸吮有力,肢体活动好。患儿入院前3 d无明显诱因出现哭闹、纳差,发现左大腿根部肿胀,2 d前外院予哌拉西林他唑巴坦联合万古霉素抗感染治疗,症状无缓解,热峰渐高,遂转至复旦大学附属儿科医院厦门分院诊治。母亲妊娠史及家庭史无异常。 入院体格检查:体温38.5 ℃,脉搏150次/min,呼吸50次/min,神志清楚,反应尚可,左大腿上段至左侧腹股沟区、左臀部外缘范围内软组织肿胀,质地韧,边界不清,表面皮肤略青紫,皮温稍高,轻触痛。见图1。左侧季肋弓下缘、左胫骨粗隆处均可触及一约1 cm×1 cm皮下结节,边界清,活动度可;左肩胛骨下方可触及一约1.5 cm×1.5 cm皮下结节,边界清,活动度可,无触痛。全身皮肤稍苍白,无皮疹及出血点。手足温,足跟毛细血管再充盈时间1 s。前囟平软,口周无发绀。颈软无抵抗。呼吸稍促,三凹征阴性,双肺呼吸音粗,未闻及干、湿啰音。心律齐,心音有力,未闻及杂音。腹部平软,未见胃肠型及蠕动波,肝脾肋下未触及肿大,肠鸣音正常。四肢肌张力正常,无肢体活动受限。原始反射可引出。 辅助检查:血常规:白细胞计数11.52×109/L,红细胞计数3.22×1012/L,中性粒细胞百分比44.0%,血红蛋白浓度106 g/L,血小板计数520×1012/L,C-反应蛋白153.3 mg/L。髋关节MR:(1)左大腿根部前外侧及臀部肌间隙内占位,考虑婴儿型纤维肉瘤可能;(2)左侧腹股沟区多发淋巴结可能。下肢增强CT:左大腿根部实质占位,先天性全身性纤维瘤病?婴儿型纤维肉瘤?提示肿块内少量出血。双侧腹股沟区多个淋巴结肿大。见图2。浅表彩超:(1)左大腿根部髂腰肌浅方肌层内实性病变—恶性肿物不能排除(内见股动脉分支);左侧腹股沟区至髂血管周围多发实性病变—淋巴结肿大?(2)左胸部皮下脂肪层内低回声实性病变—性质待定;肝脏、胆囊、胰腺、脾脏、双肾、双侧输尿管、膀胱、颅内未见明显异常。心脏彩超:卵圆孔未闭;左肺动脉流速增快。新生儿溶血病血清学检查:游离试验阳性,放散试验阳性。铁蛋白483.1 ng/ml,甲胎蛋白2 557.67 ng/ml,神经元特异性烯醇化酶67.53 ng/ml。染色体核型分析未发现染色体数目及结构异常。入院后第2天体格检查发现后颈部新增绿豆大小皮下结节,性状同前。入院后第3天在全麻下行“皮肤肿物活检术”,取左侧季肋弓下缘及左肩胛骨下方2个部位结节,术中见肿物深部位于筋膜层。完整剔除肿物。肿物直径约1.0 cm,呈暗红色鱼肉样。见图3。术中冰冻病理报告示恶性肿瘤。术后病理组织学检查:镜下见肿瘤组织由弥漫浸润的小圆形细胞构成,细胞排列紧密,核分裂像多见,可见灶性坏死,向周围软组织浸润。见图4。免疫组化:IHC:A103(-)、CD20(-)、CD3(-)、CD30(-)、CD68(-)、CD99(+)、DES(-)、上皮膜抗原(epithelial membrane antigen,EMA)灶性(+)、整合酶相互作用分子1(integrase interactor 1,INI1)(-)、增殖细胞核抗原(proliferation cell nuclear antigen,Ki-67)(+)80%、MPO(-)、Myogenin少许(+)、SOX(-)、突触素(synaptophysin,SYN)(-)、Vim(+)、MyoD1(-),病理组织学诊断:恶性小细胞肿瘤。结合免疫组化示INI1阴性,考虑恶性横纹肌样瘤(malignant rhabdoid tumor,MRT),部分瘤细胞Myogenin散在阳性,可能向肌源性分化。患儿父母未行基因学检查。患儿确诊后,家属放弃治疗,于3月龄时死亡。 讨论 MRT由Beckwith和Palmer[1]于1978年首次报道,是肾脏Wilm瘤的一个特殊类型,多发于肾脏,亦可见于肾外器官,如软组织、脑、肝脏等,电镜下发现其缺乏横纹肌的超微结构特征,亦不具有Wilm瘤的特征,因此被单独命名为肾外恶性横纹肌样瘤(extra-renal rhabdoid tumor,ER-MRT)[2]。 1.病因及组织起源:ER-MRT病因及瘤体组织起源不明。Heck等[3]首次以患病人群为基础开展罕见肿瘤的流行病学研究,结合本病多发生于婴幼儿,探讨了本病与围产期的关系,结论认为不育症治疗后的过度双胎妊娠可能与本病有关。研究发现SMARCB1(hSNF5、INI-1)位于22号染色体长臂上,是编码SWI/SNF染色质重构复合物的核心组成部分,介导核小体沿着DNA以ATP依赖的方式重新定位,此基因失活可能影响染色体结构而改变基因表达,促进肿瘤形成[4]。目前普遍认为SMARCB1(极少SMARCA4)基因缺失或突变,是MRT/中枢神经系统占位的非典型畸胎瘤(atypical teratoid-rhabdoid tumor,ATRT)共同的基因标志物[2]。基于SMRCB1的定位,对于染色体22q11微缺失综合征患者可能同时存在该基因的缺失,一旦发生肿瘤应首先考虑MRT,并定期行超声或CT随访[5]。最近有学者提出MRT/ATRT与许多肿瘤在基因表型特征上有明显重叠,如头颈部的上皮样肉瘤也可出现SMARCB1基因表达缺失,SMARCB1基因变化作为MRT/ATRT的唯一标志已经被基本否定,对本病的分子诊断而言将再面临挑战[6]。 2.病理及免疫组化特点:病理组织学活检显示肿瘤切面呈鱼肉状为本病共同特点,部分瘤体中心可见坏死。光镜下可见瘤细胞主要由未分化“小圆形蓝细胞”构成,胞核较大且核仁突出,胞浆丰富嗜酸性,有的瘤细胞胞浆空泡内含有数目不等的胞内嗜酸性包涵体,见横纹肌样组织,但电镜发现其缺乏横纹肌的超微结构特征。国内报道的部分病例未做免疫组化,总结国外相关文献发现:几乎所有的MRT免疫组织化学结果均显示INI1阴性,余蛋白组化染色不一。因多种肿瘤内可含有横纹肌样细胞,因此可以通过检测INI1基因表达或通过免疫组织化学法检测INI1蛋白,作为鉴别诊断MRT和其他肿瘤的标志物。对于组织学特征、免疫表型模棱两可,无分子生物学信息的病例,免疫组化INI1阴性亦可作为确诊依据[7]。 3.临床表现:MRT多发于婴幼儿及儿童早期,发病年龄为6个月至5岁,大多数患儿小于2岁,中位年龄为20个月,无性别差异[8]。国内报道多以皮下软组织包块为首发症状,国外报道发病部位不一,颅内、肝、皮下软组织、胃、脾、舌、头颈、心脏、纵隔、膀胱、前列腺、外阴、眼眶、气道、子宫及声门上的病例均有报道,临床表现取决于肿瘤发生的部位。Fuller[5]报道一足月男婴,产前胎儿超声发现唇腭裂,羊水穿刺染色体核型分析正常,生后体格检查发现除了唇腭裂,还存在颈后部皮肤血管瘤、左腋窝皮下结节、心脏室间隔缺损、颅内左侧额叶软化灶。生后3周时血管瘤溃疡出血,随后2周左臂进行性水肿,并相继出现胸腔、腹腔积液,肝脏多发低密度结节、纵隔、腹膜后等全身转移,术后8 d(生后7周)放弃治疗,尸检证实为MRT,分子诊断提示22q大片段缺失并SMARCB1缺失。研究发现MRT发病年龄小、中枢及内脏占位、肿瘤早期转移者恶性程度极高,疾病进展迅速,对放化疗不敏感,预后差,常在发病3个月至半年内死亡[9]。 4.治疗及转归:因ER-MRT总体发生率低,国内外尚未见统一的治疗规范。Marzano等[10]报道对肝脏MRT患儿以手术治疗为主,完全切除者预后相对好,术后需辅以放疗及化疗或肝移植,能延长生存时间,并有3年以上无病生存的报道。Yasui等[11]对3例ER-MRT患儿采用VIDE方案(长春新碱、异环磷酰胺、阿霉素、依托泊苷)取得了一定疗效。有2例发生远处转移及复发的患儿采用含有大剂量烷化剂的方案,存活时间2年以上,故认为该方案可以提高肾外、非中枢神经系统MRT患儿的远期存活率。Hong等[12]对2003年至2013年11例肾外、非中枢神经系统的MRT患儿进行分析,所有患儿均接受包括长春新碱、环磷酰胺、阿霉素、依托泊苷、卡铂、异环磷酰胺为主的化疗。其中有4例接受含马法兰、依托泊苷、卡铂的预处理方案后,行自体干细胞移植后获得完全缓解;5例死于疾病进展或复发;其中3例初诊时伴肺部转移的患儿,对化疗不敏感,平均死亡时间是确诊后3.8个月。总体存活率是53.0%。患儿治疗结束后已平均存活43个月。接受自体干细胞移植者总体存活率是66.7%,3例停药后已平均存活36.3个月。提示采用含有马法兰、依托泊苷、卡铂为预处理方案的自体干细胞移植,为ER-MRT患儿提供了新的治疗前景。何璐璐等[13]借鉴上海儿童医学中心2009年横纹肌肉瘤化疗方案治疗了5例ER-MRT患儿,其中2例死亡,1例完全缓解现随访25个月,1例部分缓解随访13个月,1例确诊后1个月仍在治疗中。本例患儿确诊后即放弃治疗,出院1个月时生命体征稳定,左大腿根部包块有所增大,受累肢体活动受限;3月龄时死亡。 综上所述,ER-MRT是儿童早期罕见实体瘤,恶性程度高,总体预后差,因组织形态和其他软组织肿瘤有相似性,确诊需要广泛免疫组化证据支持。治疗以手术治疗为主,术后辅以放、化疗及自体干细胞移植,诊断及治疗方案尚需进一步探讨优化。 参考文献 [1]Beckwith JB,Palmer NF.Histopathology and prognosis of Wilms tumors:results from the First National Wilms' Tumor Study[J].Cancer,1978,41(5):1937-1948. [2]Kerl K,Holsten T,Frühwald MC.Rhabdoid tumors:clinical approaches and molecular targets for innovative therapy[J].Pediatr Hematol Oncol,2013,30(7):587-604.DOI: 10.3109/ 08880018.2013.791737. [3]Heck JE,Lombardi CA,Cockburn M,et al.Epidemiology of rhabdoid tumors of early childhood[J].Pediatr Blood Cancer,2013,60(1):77-81.DOI: 10.1002/pbc.24141. [4]Chapman-Ferdricks JR,Herrera L,Bracho J,et al.Adult renal cell carcinoma with rhabdoid morphology represents a neoplastic dedifferentiation analogous to sarcomatoid carcinoma[J].Ann Diagn Pathol,2011,15(5):333-537. DOI: 10.1016/j.anndiagpath. 2011.03.002. [5]Fuller CE.All things rhabdoid and SMARC:An enigmatic exploration with Dr. Louis P. Dehner[J].Semin Diagn Pathol,2016,33(6):427-440.DOI:10.1053/j.semdp.2016.08.003. [6]Hoot AC,Russo P,Judkins AR,et al.Immunohistochemical analysis of hSNF5/INI1 distinguishes renal and extra-renal malignant rhabdoid tumors from other pediatric soft tissue tumors[J].Am J Surg Pathol,2004,28(11):1485-1491. DOI:10. 1097/01.pas.0000141390.14548.34. [7]Roberts CW,Biegel JA.The role of SMARCB1/INI1 in development of rhabdoid tumor[J].Cancer Biol Ther, 2009, 8(5):412-416.DOI:10.4161/cbt.8.5.8019. [8]Toth G,Zraly CB,Thomson TL,et al.Congenital anomalies and rhabdoid tumor associated with 22q11 germline deletion and somatic inactivation of the SMARCB1 tumor suppressor[J].Genes Chromosomes Cancer,2011,50(6):379-388.DOI:10.1002/gcc.20862. [9]Sibileau E,Moroch J,Teyssedou C,et al.Malignant rhabdoid tumors of the liver:an exceptional tumor in adults-a case report and literature review[J].Eur J Gastroenterol Hepatol, 2011,23(1):104-108.DOI: 10.1097/MEG.0b013e328341f7e9. [10]Marzano E,Lermite E,Nobili C,et al.Malignant rhabdoid tumour of the liver in the young adult:report of first two cases[J].HPB Surg,2009,2009:628206.DOI: 10.1155/2009/628206. [11]Yasui N,Yoshida A,Kobayashi E,et al.Successful treatment of extra-renal noncerebral rhabdoid tumors with VIDE[J].Pediatr Blood Cancer,2016,63(2):352-354.DOI:10.1002/pbc.25777. [12]Hong CR,Kang HJ,Ju HY,et al.Extra-cranial malignant rhabdoid tumor in children:a single institute experience[J].Cancer Res Treat,2015,47(4):889-896.DOI:10.4143/crt.2013.176. [13]何璐璐,黄婕,芮耀耀,等.儿童肾外横纹肌样瘤5例临床分析并文献回顾[J].南京医科大学学报(自然科学版), 2016, 36(12):1541-1543. DOI:10.7655/NYDXBNS20161238.