振幅整合脑电图(amplitude-integrated electroencephalography,aEEG)是进行新生儿脑功能床旁监测的重要电生理方法。我国第一版《新生儿振幅整合脑电图临床应用专家共识》于2019年发表,阐述了aEEG的应用指征、具体检查操作方法及结果判读标准等。为了更好地指导相关医务工作者进行临床实践,使患儿从aEEG提供的实时脑功能信息中获益,中国抗癫痫协会脑电图与神经电生理分会新生儿脑电图学组组织专家对第一版专家共识进行修订,以进一步指导和规范新生儿aEEG的临床应用。
随着新生儿医学的发展及危重新生儿救治水平的提高,危重新生儿、极早产儿和超早产儿存活率逐步上升,以“脑”作为新生儿病房管理的核心内容之一,可减少危重症患儿的脑损伤发生率、改善神经发育预后。振幅整合脑电图(amplitude-integrated electroencephalography,aEEG)是将原始脑电图的振幅在半对数坐标下通过不对称滤波、修整、平齐以及时间压缩,使用全导或数量相对少的脑电电极进行床旁脑功能监测的方法[1, 2],可持续、长程监测,结果判读直观,具有可显示脑功能趋势的优势[3]。我国第一版《新生儿振幅整合脑电图临床应用专家共识》于2019年发表。近年来aEEG在新生儿床旁脑功能监测方面得到了日益广泛的关注和发展,其在新生儿脑病、早产儿脑发育、新生儿惊厥等多个领域也获得了越来越多的临床经验及研究成果。基于上述进展,为了使患儿能更好地从aEEG提供的实时脑功能信息中获益,由中国抗癫痫协会组织专家对第一版专家共识进行修订。在第一版共识的基础上,本共识以临床问题为导向,从aEEG检查的适应证、监测时间、判读的基本指标及评价标准等角度,阐述了aEEG临床应用的相关问题,增强了临床的可操作性,并对aEEG在早产儿、新生儿脑病及新生儿惊厥中的临床应用进行了详细阐述。
进一步推动aEEG在新生儿脑功能监测领域的临床应用,指导广大相关医务工作者进行规范化的临床实践并准确解读监测结果。
各级医院从事新生儿诊疗的临床医生,从事脑电图、脑电生理、新生儿脑功能监测相关工作的脑电生理技术人员、护理人员及相关科研、教学、管理人员。
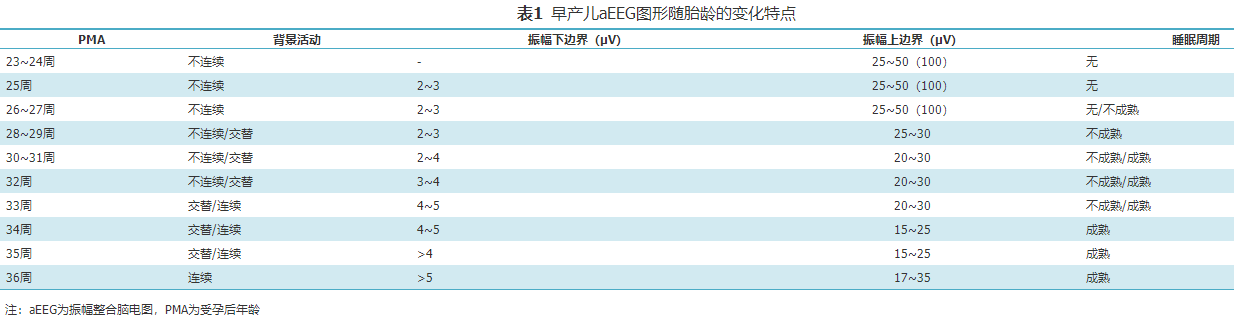
aEEG适用于:(1)新生儿脑病的病情监测及疗效评估;(2)新生儿惊厥或疑似惊厥的诊断和监测;(3)脑发育的评估;(4)脑损伤高危儿的脑功能监测及评估[4]。脑损伤高危儿指罹患任何可能造成神经系统损伤疾病、处于可能影响神经系统状态的新生儿。此类疾病或状态包括但不限于:新生儿窒息、呼吸衰竭、休克、脑室周围-脑室内出血、缺血性及出血性脑卒中、脑炎/脑膜炎、严重低血糖、先天遗传代谢病、围手术期、应用亚低温和体外膜肺氧合、严重高胆红素血症、松软儿等;此类高危儿还包括早产儿、小于胎龄儿等[4]。新生儿aEEG的基本指标包括振幅(上边界和下边界)、睡眠-觉醒周期(sleep-wake cycling,简称睡眠周期)、惊厥、带宽、连续性。1.振幅:即aEEG波谱带上下边界的高低。上边界反映脑电活动所能达到波幅的平均高值,早产儿随胎龄增加,上边界暴发段振幅逐渐降低,至足月后上边界随胎龄增加而升高;下边界反映脑电活动波幅的平均低值,随胎龄增加而升高[5]。2.睡眠周期:指随睡眠-觉醒节律变化,aEEG波谱带呈现平滑、正弦曲线样的周期性改变,表现为宽带和窄带的周期性交替更迭。睡眠期分为活动睡眠(active sleep,AS)期和安静睡眠(quiet sleep,QS)期。一般窄带指觉醒期和AS期,宽带指QS期。AS期相当于成人的快速眼动睡眠期,发育早,从受孕后年龄(post-menstrual age,出生胎龄+生后日龄,PMA)32周开始成熟,成熟后波谱带相对窄;QS期相当于成人的非快速眼动睡眠期,发育晚,从PMA 37周开始相对成熟,成熟后波谱带相对宽。发育至PMA 37周后,尤其在PMA 38~40周后,QS期振幅上下边界均高于AS期。3.惊厥:新生儿惊厥在aEEG上表现为振幅下边界和(或)上边界突然短暂上升,通常其后有短暂的振幅下降,呈现缺口或大小不一的锯齿样改变。必须经同期原始视频脑电图除外各种伪迹或干扰,且有明确的持续10 s以上的发作期脑电图改变,才可确认为新生儿惊厥。新生儿惊厥可分为仅有脑电图改变的电发作或同时具有脑电图改变及临床表现的电-临床发作。4.带宽:指振幅上边界和下边界之间的宽度,与胎龄和睡眠周期相关。早产儿随胎龄增加及睡眠周期的逐渐成熟,带宽发生如下演变:PMA 30周前,AS期和QS期振幅上边界和下边界平行上升,呈“波浪”状。PMA 30~32周,AS期和QS期的振幅下边界均上升,而上边界逐渐开始降低,带宽变窄;由于AS期成熟早,带宽会窄于QS期,因此在PMA 30~32周期间,带宽会出现交替的AS期变窄和QS期变宽[6]。PMA 32周后,睡眠周期逐渐明显并成熟。在不同睡眠周期中,宽的带宽代表QS期不连续的脑电活动,窄的带宽代表AS期连续的脑电活动。PMA 40周后,AS期和QS期均发育成熟,QS期带宽和AS期基本一致或较AS期稍宽。5.连续性:指脑电活动是否始终保持一定波幅并围绕基线上下波动[7],代表脑电活动波幅的一致性及稳定性,通过aEEG波谱带的宽窄变化及上下边界高低来体现。aEEG连续图形为波谱带宽度不变,振幅下边界波动于5~10 μV之间,振幅上边界波动于10~25 μV之间;同期原始脑电图上可见脑电活动始终保持一定波幅并围绕基线上下波动。aEEG不连续图形为波谱带增宽,振幅下边界降低;同期原始脑电图上可见脑电在低电压背景下,间断出现中-高波幅段的暴发性波群。aEEG主要从背景活动、睡眠周期及惊厥三方面进行评价和分类。aEEG的连续性亦被临床广泛关注。1.背景活动:采用Hellström-Westas提出的五分类方法,适合所有胎龄新生儿[5]。(1)连续正常电压:振幅下边界波动于5~7或10 μV之间,上边界波动于10~25 μV之间,最高不超过50 μV。(2)不连续正常电压:背景活动不连续,振幅下边界波动在5 μV以下,而上边界超过10 μV。(3)暴发-抑制(burst suppression,BS):背景活动不连续,振幅下边界波动于0~1或2 μV之间,暴发时振幅超过25 μV。暴发次数≥100次/h称为BS+,<100次/h称为BS-。(4)持续低电压(continuous low voltage,CLV):背景活动连续,振幅显著降低,振幅上边界小于10 μV,下边界小于5 μV或在5 μV上下波动。(5)电静止、平坦波(inactive,flat trace,FT):振幅小于5 μV并接近于0的极低电压,相当于电静息。其中(1)为正常,(2)为中度异常,(3)~(5)为重度异常[8]。2.睡眠周期:Hellström-Westas将睡眠周期分为:(1)无睡眠周期:脑电背景活动无周期性变化,无法区分AS期和QS期。PMA 26周以前无睡眠周期[4]。(2)不成熟的睡眠周期:aEEG波谱带可见一些周期性变化(振幅下边界变化>2 μV,持续时间<20 min)[3],但未出现典型的正弦样变化。PMA 26~27周可能会出现睡眠周期性变化;PMA 28~30周睡眠周期开始出现;PMA 30~32周出现可以识别的睡眠周期。(3)成熟的睡眠周期:波谱带呈现光滑、周期性、正弦样变化,一个睡眠周期一般持续20 min以上;PMA 32周后睡眠周期成熟,出现清晰可辨的周期性活动,呈“纺锤”状。睡眠周期未达到相应PMA成熟度的表现,则为睡眠周期落后于胎龄。3.惊厥:(1)单次发作:aEEG波谱带短暂中断,呈“驼峰”、“城垛”、“拱形”、“缺口”样改变。(2)反复发作:aEEG出现多次上述改变。(3)惊厥持续状态:既往认为发作时间超过30 min或脑电图监测过程中异常放电占总监测时间的50%以上为惊厥持续状态。然而,为了减少惊厥发作时间及可能造成的神经损伤,aEEG表现为“锯齿”样波形时[9]即可根据不同的发作形式,在更短的时间窗内做出临床治疗决策。在KCNQ2基因致病性变异所致的发育及癫痫性脑病中,发作期aEEG呈现短暂上升后急剧下降(倒驼峰状)表现,aEEG中的短暂上升图形对应原始脑电图的发作期图形,急剧下降图形对应原始脑电图发作期后的广泛性电压衰减、甚至抑制图形[10]。综上,近足月儿和足月儿可综合aEEG的背景活动、睡眠周期及有无惊厥进行总体评估,分为正常、轻度异常和重度异常[11],aEEG异常提示患儿可能存在脑损伤或脑发育成熟度延迟[12]。(1)正常:连续正常振幅,睡眠周期与相应胎龄相符,无惊厥。(2)轻度异常:不连续和振幅轻度异常,伴有落后于胎龄的睡眠周期;或正常振幅伴惊厥。(3)重度异常:不连续和振幅重度异常,背景活动表现为暴发-抑制、持续低电压、电静息,无睡眠周期;或振幅轻度异常伴反复多次惊厥或惊厥持续状态。在判读aEEG图形时,需重点关注较平滑、致密的波谱带,以该部分作为判断振幅、睡眠周期、连续性等指标的主要依据。对于短暂、偶发的振幅改变,建议结合原始脑电图综合评估,以明确惊厥或伪差,增加aEEG结果判读的准确性。早产儿aEEG的背景活动、睡眠周期随胎龄而变化。随胎龄的增加,振幅上边界逐渐降低,下边界逐渐升高;睡眠周期也从最早的无法辨认到出现成熟的正弦样变化;aEEG图形由不连续图形过渡为连续图形。见表1。通过aEEG图形变化可定性评价早产儿的脑发育情况[3]。
Burdjalov早产儿脑发育成熟度评分系统是由aEEG的连续性、睡眠周期、振幅下边界和带宽组成的评估方法[13],可定量评价早产儿脑发育成熟度。见表2。该评分系统中不包括惊厥[5]。

可供参考的Burdjalov评分标准为:胎龄24~25周2分,27~28周6分,29~30周8分,31~32周10分,34周11分,36~37周13分[13]。早产儿aEEG是否与相应胎龄的模式图及Burdjalov评分相符,可反映早产儿脑发育成熟度。但是Burdjalov评分系统在目前研究进展中所给出的信息尚有限,缺少内在特征性指标,不能全面反映早产儿脑发育特点。早产儿出生后评分需参照校正胎龄,脑损伤早产儿的分值低于相应胎龄或校正胎龄对应分值。早产儿生后72 h内aEEG背景活动异常和缺乏睡眠周期与严重脑室内出血、白质损伤有关;aEEG持续低电压(<2 μV)以及生后48~72 h睡眠周期出现延迟,与Ⅲ/Ⅳ度脑室内出血或死亡有关[3],故aEEG异常患儿应及时行影像学检查,筛查脑室内出血和白质损伤[14]。aEEG背景活动呈暴发-抑制、连续低电压或电静息表现的早产儿,头颅超声发现结构性脑损伤的比例可达88.9%[15]。脑室内出血后脑积水的早产儿,aEEG可表现为不连续图形和缺乏睡眠周期;在脑积水治疗后,aEEG振幅恢复正常,睡眠周期出现。早产儿生后第1周的aEEG背景活动和睡眠周期正常与神经发育预后良好相关,生后72 h aEEG背景活动异常与2岁时的神经功能障碍相关[2]。出生胎龄27~32周的早产儿,如生后72 h内aEEG Burdjalov评分<5分,提示预后不良[16]。早产儿生后第2周的aEEG对3岁时神经发育预后预测的特异度和敏感度分别为95%和83%[17]。早产儿PMA 40周时aEEG仍无睡眠周期与运动和认知发育迟缓相关[18]。问题5:aEEG诊断新生儿脑病及判断神经发育预后的价值?aEEG可用于辅助诊断出生后6 h内缺氧缺血性脑病(hypoxic-ischemic encephalopathy,HIE)的严重程度。窒息新生儿出生后6 h内aEEG 背景活动异常可作为开始亚低温治疗的准入标准,建议至少监测30 min。但是不能因aEEG背景活动正常将HIE新生儿排除在亚低温治疗之外,需进一步结合临床[19, 20]。建议在新生儿HIE亚低温治疗和复温期间进行连续aEEG监测,或者每天监测一次、每次至少2 h,以评价脑功能和疾病转归。aEEG对预测HIE新生儿预后具有一定的敏感性和特异性[21],应重点关注aEEG背景活动及其动态变化趋势[8]。行亚低温治疗的患儿,48 h aEEG的背景活动和睡眠周期很关键,治疗48 h后 aEEG正常的患儿预后好[2,12],复温时无睡眠周期与预后不良相关[21]。未行/无条件行亚低温治疗的患儿,6 h aEEG正常的患儿神经发育预后好[8];36 h有睡眠周期的患儿神经发育预后好[21]。持续的背景活动异常和缺乏睡眠周期与2岁时发育迟滞相关[2,12]。代谢性脑病患儿中,70% aEEG背景活动异常,60%出现癫痫发作[22]。问题6:如何应用aEEG筛查和准确识别新生儿惊厥?新生儿惊厥的临床表现不典型,部分惊厥可只有电发作而无临床表现,故可能因漏诊而延误治疗,从而引起或加重脑损伤。另外,部分抗惊厥发作药物有潜在的神经毒性[23]。故通过持续的床旁脑电监测,可以减少漏诊、避免过度诊断,并指导抗惊厥发作药物的精准使用。aEEG 对惊厥监测的优点是时效性强,可以直接、快速地在床旁开展,且可长时间监测,常用于新生儿惊厥的筛查、疗效监测和评估。但由于aEEG为时间压缩图形,可能会漏掉振幅低、发作时间短(<30 s)和起始部位距离监测电极远的惊厥[1]。缺乏发作期脑电图的时空演变图形(通常在多通道脑电图中可以看到)是aEEG的另一个重要限制,如结合有视频记录的原始脑电图,aEEG对于惊厥判读的敏感度和特异度可分别达到76%和85%左右[24]。早产儿惊厥的诊断在临床上更为棘手,由于早产儿惊厥时临床症状相对不明显或不典型,发作期脑电活动持续时间相对短,振幅低,扩散范围小,发作期的aEEG图形常不易识别;新生儿重症监护室中呼吸机的使用和各类操作干扰也可造成疑似惊厥发作图形而误诊。因此aEEG中出现任何可疑的上下边界短暂改变时,均需通过对比同期的原始脑电图加以证实。视频脑电图(video-electroencephalography,vEEG)是新生儿惊厥诊断的金标准[24]。没有多导vEEG的前提下,aEEG可以用于新生儿惊厥发作的监测,但是需要同时分析原始脑电图,最大限度避免伪差干扰导致的误诊。当临床高度怀疑有惊厥发作而aEEG未监测到痫性放电时,建议增加导联数量,使用8导以上带有视频监测的aEEG设备。有条件的医院应进行长程vEEG监测。使用aEEG进行新生儿惊厥诊断时,建议至少有一次vEEG检查[4],并与神经电生理专家密切合作[8]。对于疾病可能影响脑发育、导致脑损伤的新生儿,出生后6 h内即应开始aEEG监测。建议连续长程监测,亚低温治疗的患儿应每日监测至生后96 h(复温结束)[8]。若客观条件受限,监测时间至少2~4 h,能记录一个完整的睡眠周期。脑损伤患儿在首次检查后每24 h复查一次,持续至72 h或aEEG正常;若72 h复查aEEG仍异常,生后1周左右复查,此后每周一次直至aEEG正常。对于早产儿,应在生后尽快完善第一次aEEG监测(72 h内),其后根据结果定期复查。镇静药和抗癫痫药均会影响大脑功能[19],在任何胎龄中,镇静药或抗癫痫药的使用均可在一定程度上抑制脑电背景活动,在aEEG上表现为振幅下边界降低[3]。苯巴比妥10~20 mg/kg会导致脑电背景振幅轻度降低,尤其早产儿;如足月儿出现用药后脑电背景活动严重抑制,一般是大脑功能严重受损的表现而非药物所致[5]。咪达唑仑和地西泮常导致早产儿aEEG活动严重抑制,对足月儿影响较早产儿小。使用吗啡6 h后,40%的极早产儿aEEG 背景活动评分减低,抑制作用可持续 6 h,已有睡眠周期的早产儿可表现为持续24 h睡眠周期消失[25]。1.机械通气:包括高频通气和常频通气。可表现为振幅增高和背景活动改变,尤其是振幅下边界增高[3],甚至表现为“睡眠周期”出现,看似背景活动“正常”。查看监测同期的视频以及与之对应的原始脑电图,有助于识别伪差。高频振荡通气常影响振幅下边界,并可表现为基线漂移[8]。2.心电和肌电:需结合有视频监测的原始脑电图进行验证。3.患儿活动、操作等:可表现为一过性振幅增大,形成“缺口”或“驼峰”样改变。如喂奶、拍嗝等操作,可表现为节律性的脑电改变,需结合同期视频监测和原始脑电图与惊厥相鉴别。在原始脑电图上,伪差不显示为典型的惊厥发作演变模式,易于识别。
1.常用参数设置:建议aEEG装置配备的放大器输入阻抗≥1MΩ,采样频率250~1 000 Hz,常用500 Hz;至少配备1个彩色高像素摄像头,具有收音功能,确保回看过程中图像清晰可辨。2.电极选择与放置:aEEG常用电极为头皮盘状电极,分为记录电极和参考电极。氯化银圆盘电极是最常用的非侵入性电极,用于标准脑电图监测。检查者在操作前必须接受培训,以保证记录质量[5]。电极放置位置与国际脑电电极10-20系统一致。放置1个参考电极时,放在前额正中Fz;放置2个参考电极时,分别放在前额正中Fz和头顶部中心Cz。根据设备条件,建议选择多通道aEEG,增加监测的敏感性与特异性;条件不允许者,可酌情减少电极数量。单通道aEEG可提供的信息十分有限,建议应用多通道(至少双通道)进行监测。电极放置时确保电极间距离>2 cm、低阻抗≤10 kΩ。(1)多通道aEEG:9个电极选择放置在Fp1、Fp2、C3、C4、T3、T4、O1、O2、Cz位置,可增加P3、P4位置。更多通道电极放置同传统vEEG一致。新生儿惊厥患儿需多通道监测。(2)双通道aEEG:2个记录通道(4个记录电极)选择F3-P3和F4-P4、C3-O1和C4-O2或C3-P3和C4-P4。(3)单通道aEEG:若只能行单导aEEG,选择P3-P4或C3-C4。(4)特殊情况下的电极放置:如患儿有头颅血肿、局部头皮破损或进行体外膜肺氧合等操作时,记录电极位置需避开皮肤损伤处和影响操作的关键部位,注意双侧应对称。3.视频同步监测:建议aEEG监测时同步进行视频监测。保证监测光线良好,摄像头角度、焦距及范围适当,监测全程患儿面部及全身无遮挡,视频中患儿全身可见,大小适宜。4.皮肤准备:操作前操作人员规范洗手;征得患儿监护人同意后可对放置电极部位的毛发进行修剪;放置电极部位应用磨砂膏清洁头皮至局部微红,对于皮肤薄嫩的早产儿可用清水擦拭,避免皮肤损伤。5.固定方法:常用网状弹力帽固定电极。先将弹力帽套于新生儿头部,再将电极从相应位置的网孔放入,紧贴头皮放置并用医用胶纸固定。对于有条件的医院可使用标准电极帽。网状弹力帽为一次性使用,标准电极帽使用后需温水浸泡,将导电膏擦拭干净后晾干,紫外灯照射后消毒备用。6.阻抗:aEEG监测时理想阻抗应低于5 kΩ,但如记录同期实时aEEG图形整体平滑或原始脑电图未见明显的伪差和干扰,阻抗在10 kΩ以下也可接受。尽量在患儿进食入睡后相对安静的状态进行监测、监测过程中减少人为操作、电极放置局部充分备皮去掉毛发和油脂、电极线成簇固定减少导线摆动引起的干扰、定时巡视实时脑电记录图形和阻抗数据并及时调整电极固定情况等,均有益于维持监测过程中的低阻抗。7.巡视:建议aEEG操作人员在监测过程中定时巡视,确保电极固定良好,无电极脱落及明显干扰,保证摄像头正常工作,及时调整镜头和患儿体位及位置。8.记录:记录患儿在监测过程中发生的特殊事件,尤其在没有视频监测条件时,对监测过程中患儿出现的可疑惊厥、呼吸暂停或喂奶、检查、治疗等操作,均应详细记录时间及事件。对于用药情况(尤其是镇静药或抗癫痫药),详细记录使用剂量及时间。1.新生儿信息:需包括出生胎龄、监测当日PMA、使用药物(镇静药、抗癫痫药,包括使用时间和剂量)、亚低温治疗的程度及持续时间、主要症状和体征(反应低下和惊厥等)、主要的神经影像学结果(头颅超声、MRI)[4]。2.脑电图形及描述:(1)aEEG模式图:附完整的aEEG图形,在图形中标注睡眠周期,同时对特殊事件如惊厥发作进行标记。附同期特征性的原始脑电图,如暴发-抑制、不连续等。(2)aEEG的描述:aEEG背景活动(振幅上下边界和连续性)、睡眠周期及有无惊厥发作。若监测到惊厥,需描述完整的发作,包括开始时间、持续时长和结束时间;如存在惊厥持续状态,需记录开始和结束的时间。最后给出结论,aEEG为正常/轻度异常/重度异常,或aEEG表现是否符合胎龄。3.标记临床相关信息:使用镇静药、抗癫痫药的时间和剂量;亚低温程度与持续时间;护理操作[4]。
建议由新生儿科医生和临床神经电生理专家联合进行培训。培训对象为各种场景下可能行aEEG检查的医护人员,包括重症监护医师、重症监护专业护士、急诊医师等。培训中最主要的学习目标是认识aEEG模式图及识别癫痫发作,包括背景活动、睡眠周期、惊厥、判断伪差等。制定学习计划,教学内容应包括脑电图理论、实际操作方法、图形结果判读的一般方法等。授课形式包括讲座、小组讨论以及授课教师的一对一辅导等。考核形式为笔试联合床边/实时脑电图结果解读[26]。
1.利益冲突声明:所有参与共识制订的相关人员均按要求填写了利益冲突声明,未见与本共识直接相关的经济和非经济利益冲突。2.共识的传播与实施:本共识发布后,共识发起组织通过以下方式对本共识进行传播和推广。(1)在相关学术会议中介绍和解读共识;(2)有计划地在全国范围内组织相关医务工作者学习共识相关内容并能正确使用;(3)通过微信或其他途径传播。3.共识的更新:计划在共识发布后3~5年更新本共识,更新方法依据国际共识更新流程进行。4.共识的局限性:本共识以目前国内外aEEG在新生儿脑发育及脑损伤评价领域中的临床研究为基础,为aEEG的规范化应用做出推荐,以供临床参考。aEEG与vEEG相比,所提供的脑功能信息尚有局限性,在临床使用中,还需尽可能使用多通道监测,并结合同期原始脑电图及视频监测综合判断分析。(张瑞 侯新琳 刘黎黎 程国强 执笔)
引用本文: 中国抗癫痫协会脑电图与神经电生理分会新生儿脑电图学组. 新生儿振幅整合脑电图临床应用中国专家共识(2023) [J] . 中华新生儿科杂志(中英文), 2023, 38(3) : 129-135. DOI: 10.3760/cma.j.issn.2096-2932.2023.03.001.。


